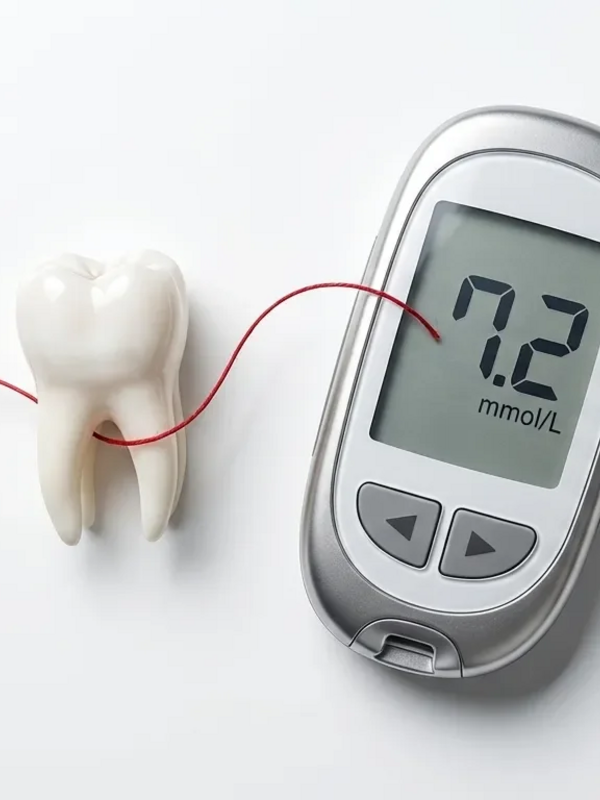
Die Behandlung von Zahnfleischentzündungen kann den Langzeit-Blutzuckerwert bei Diabetikern signifikant senken, wie aktuelle medizinische Leitlinien bestätigen.
Eine schlechte Mundgesundheit verschlimmert aktiv Diabetes. Diese wechselseitige Beziehung, bekannt als Mund-Diabetes-Achse, rückt die Zahnmedizin in den Fokus der Therapie. Neue Leitlinien fordern jetzt eine engere Zusammenarbeit von Ärzten und Zahnärzten.
Menschen mit Diabetes haben ein dreifach erhöhtes Risiko für Parodontitis. Die chronische Entzündung im Mund wiederum erschwert die Blutzuckereinstellung massiv. Ein Teufelskreis entsteht: Hohe Zuckerwerte fördern Bakterienwachstum, die Entzündung verstärkt die Insulinresistenz im ganzen Körper.
Der fatale Kreislauf aus Entzündung und Zucker
Hohe Blutzuckerwerte schwächen die Abwehrkräfte und schaffen ein Paradies für schädliche Mundbakterien. Diese lösen eine Entzündung des Zahnhalteapparates aus. Die Folgen sind Zahnfleischbluten, Knochenabbau und im schlimmsten Fall Zahnverlust.
Anzeige
Viele Menschen mit Diabetes verstehen ihre Laborwerte nicht richtig – insbesondere den HbA1c, der den Langzeit‑Blutzucker abbildet. Der kostenlose 25‑seitige Report „Laborwerte‑Selbstcheck“ erklärt Schritt für Schritt, welche Blutwerte wirklich wichtig sind, wie Sie Messergebnisse einordnen und wann zusätzliche Spezialtests sinnvoll sind. Enthalten sind Praxistipps, Erklärgrafiken und Hinweise, wie Sie Befunde beim Arzt gezielt ansprechen. Sofort-Download per E‑Mail. Jetzt Labore-Report kostenlos anfordern
Doch die Gefahr bleibt nicht lokal. Entzündungsbotenstoffe aus den Zahnfleischtaschen gelangen in die Blutbahn. Sie triggern eine systemische Entzündungsreaktion, die die Insulinwirkung blockiert. Der Blutzucker steigt weiter – die Diabetes-Einstellung gerät außer Kontrolle.
Therapie: Parodontitis-Behandlung senkt HbA1c
Die gute Nachricht: Dieser Kreislauf lässt sich durchbrechen. Eine erfolgreiche zahnärztliche Behandlung der Parodontitis kann den Langzeit-Blutzuckerwert HbA1c messbar senken. Die professionelle Beseitigung der Entzündungsherde entlastet den gesamten Stoffwechsel.
Seit Ende 2024 gibt es dafür eine klare Handlungsgrundlage. Die erste gemeinsame Leitlinie der Deutschen Gesellschaft für Parodontologie und der Deutschen Diabetes Gesellschaft empfiehlt die interdisziplinäre Behandlung als Standard.
Warnsignale, die jeder Diabetiker kennen muss
Die Parodontitis beginnt oft schleichend und schmerzlos. Umso wichtiger ist die Wachsamkeit für erste Anzeichen:
* Gerötetes, geschwollenes oder blutendes Zahnfleisch (besonders beim Zähneputzen)
* Zahnfleischrückgang (“lange Zähne”)
* Anhaltender Mundgeruch
* Lockere Zähne
Experten raten Menschen mit Diabetes zu halbjährlichen Kontrollen inklusive professioneller Zahnreinigung. Der Zahnarzt überprüft dabei mit dem Parodontalen Screening Index (PSI) den Gesundheitszustand des Zahnfleisches.
Vom Nischen- zum Mainstream-Thema
Die gemeinsame Leitlinie markiert einen Paradigmenwechsel in der Medizin. Sie spiegelt globale Forderungen der WHO wider, Mundgesundheit stärker in die Behandlung chronischer Krankheiten zu integrieren.
Die große Herausforderung liegt nun in der flächendeckenden Umsetzung. Dafür braucht es mehr Aufklärung und eine bessere Vernetzung von Arzt- und Zahnarztpraxen. Eine konkrete Forderung: Der Eintrag zur jährlichen zahnärztlichen Kontrolle soll fester Bestandteil des Gesundheits-Pass Diabetes werden.
Die Richtung ist klar. Die Mundgesundheit wird zum unverzichtbaren Baustein einer modernen Diabetes-Therapie.
Anzeige
PS: Wer seinen HbA1c und andere Blutwerte besser versteht, kann Arzttermine gezielter nutzen und Therapieentscheidungen aktiv mitgestalten. Der 25‑seitige Gratis‑Report liefert leicht verständliche Erklärungen zu TSH, Cholesterin, Entzündungsparametern und zeigt, welche Werte bei Diabetes besonders relevant sind. Mit Praxis‑Checks, Grafiken und Formulierungshilfen für den Dialog mit Ärzten. Sofortiger Download per E‑Mail. Jetzt Laborwerte‑Report sichern