Nun ist es Wissenschaftlern des LMU Klinikums München um Prof. Dr. Dominik Paquet und Prof. Dr. Martin Dichgans vom Institut für Schlaganfall- und Demenzforschung (ISD) gelungen,
- im Labor aus menschlichen Stammzellen eine funktionierende menschliche Blut-Hirn-Schranke zu konstruieren – und
- damit Krankheitsprozesse zu untersuchen.
Die Ergebnisse der Wissenschaftler mit den Erstautorinnen Dr. Judit González Gallego und Dr. Katalin Todorov-Voelgyi wurden im renommierten Fachblatt „Nature Neuroscience“ veröffentlicht.
In den vergangenen Jahrzehnten erschienen Hunderte von Medikamenten-Wirkstoffen in Tierversuchen so vielversprechend, dass sie auch am Menschen in aufwändigen Studien, beispielsweise gegen die Alzheimer-Demenz, erprobt wurden. Aber: Nur einer kam durch und wurde letztlich zur Behandlung der Patienten zugelassen. Allein diese bescheidene Quote belegt, wie dringend die Medikamenten-Entwicklung experimentelle Modelle braucht,
- die auf menschlichen Zellen beruhen und
- Effekte und Risiken möglicher neuer Wirkstoffe besser abbildet.
Zusätzlich sind auch Grundlagen-Wissenschaftler an Forschungseinrichtungen auf realistische Modelle angewiesen. Um: die genetischen und molekularen Grundlagen von Hirnerkrankungen wie
- Parkinson,
- Alzheimer oder
- Schlaganfall
zu entschlüsseln.
Die Rolle der Blut-Hirn-Schranke
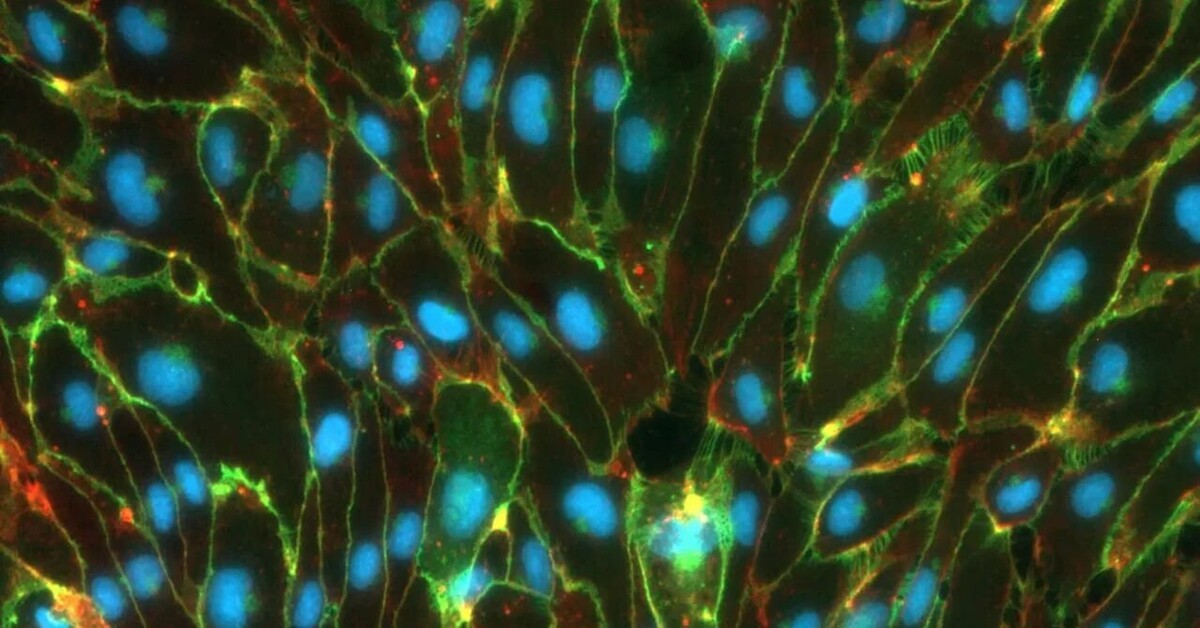
Eine der offenen Fragen ist z.B., welche Rolle Störungen der Blut-Hirn-Schranke bei neurologischen Erkrankungen spielt. Diese ist ein komplexes System mehrerer Zelltypen, v.a. Endothelzellen der innersten Schicht der Blutgefäßwände, aber auch glatten Muskel- und Gliazellen.
- Sie formen einerseits eine nahezu undurchdringbare passive Barriere und
- sorgen andererseits auch aktiv dafür, dass für das Gehirn wichtige Stoffe durchgelassen sowie
- potenziell gefährliche Stoffe aus dem Blut ausgeschlossen werden.