Lunes, 22 de diciembre 2025, 06:30
Rosa Sancho lo describe de una manera muy gráfica. «Vimos la luz al final del túnel porque la situación que teníamos era terrible con esa cantidad de muertos todos los días y sin saber además hasta dónde iba a llegar aquello», rememora la responsable de vacunación del Colegio Oficial de Enfermería de Gipuzkoa (Coegi). Era diciembre de 2020 y desde hacía meses el territorio y el mundo entero se enfrentaban a una crisis sanitaria sin precedentes causada por un virus, el SARS-CoV-2, que provocaba síndromes respiratorios agudos severos debido a su fácil transmisión a través de la tos y el estornudo o al espirar. Pero aquel último mes de hace ahora cinco años llegaban a Euskadi los primeros sueros frente al Covid-19, una nueva ventana a la esperanza en el momento en el que en España ya había casi dos millones de casos confirmados y más de 50.000 fallecidos a causa de este patógeno.
¿Cómo se desarrollan las vacunas?
Antes de aplicarnos una vacuna, pasa por un largo proceso de pruebas
La media de desarrollo es entre
El proceso de desarrollo duró menos de
Se solaparon las fases de investigación en la experimentación en animales y humanos, lo que permitió que el proceso de vacunación comience antes y sea igual de seguro y eficaz.
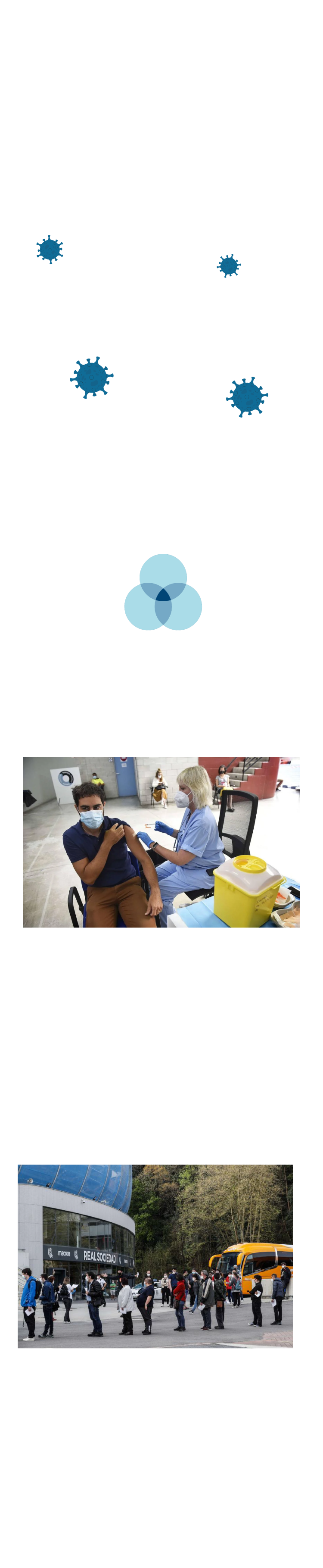
Un joven recibiendo la vacuna en el vacunódromo de Illunbe. IÑIGO ROYO
Primeras vacunas de Euskadi llegando a Álava.
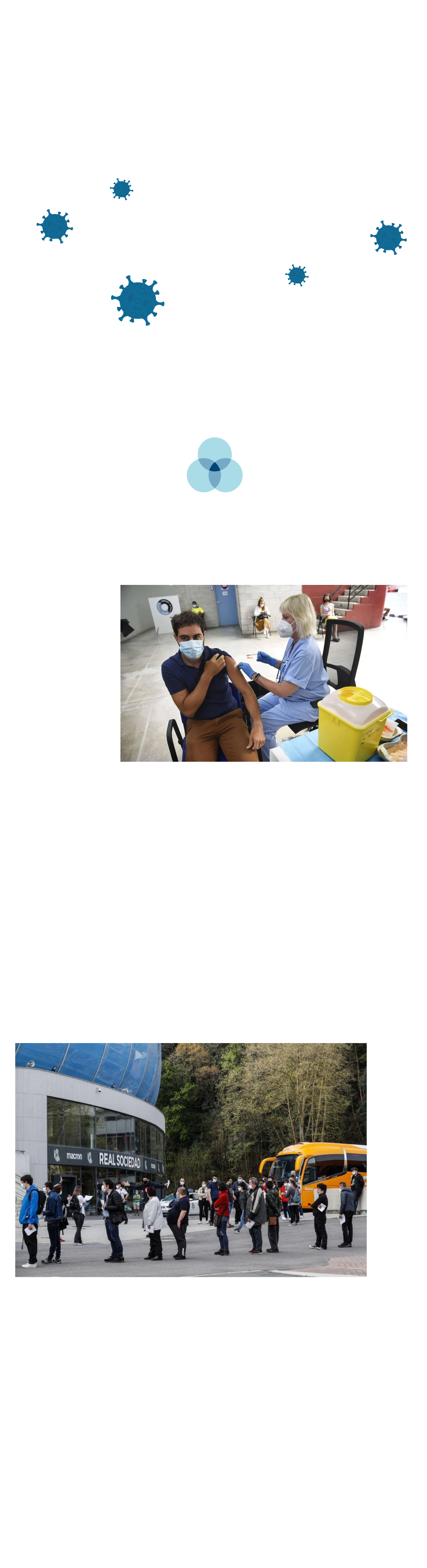
Filas en el vacunatorio de Anoeta.
¿Cómo se desarrollan las vacunas?
Antes de aplicarnos una vacuna, pasa por un largo proceso de pruebas
La media de desarrollo es entre
El proceso de desarrollo duró menos de
Se solaparon las fases de investigación en la experimentación en animales y humanos, lo que permitió que el proceso de vacunación comience antes y sea igual de seguro y eficaz.
Un joven recibiendo la vacuna en el vacunódromo de Illunbe. IÑIGO ROYO
Primeras vacunas de Euskadi llegando a Álava.
Filas en el vacunatorio de Anoeta.
Filas en el vacunatorio de Anoeta.
¿Cómo se desarrollan las vacunas?
Antes de aplicarnos una vacuna, pasa por un largo proceso de pruebas
La media de desarrollo es entre
El proceso de desarrollo duró menos de
Se solaparon las fases de investigación en la experimentación en animales y humanos, lo que permitió que el proceso de vacunación comience antes y sea igual de seguro y eficaz.
Un joven recibiendo la vacuna en el vacunódromo de Illunbe. IÑIGO ROYO
Primeras vacunas de Euskadi llegando a Álava.
Filas en el vacunatorio de Anoeta.

¿Cómo se desarrollan las vacunas?
Antes de aplicarnos una vacuna, pasa por un largo proceso de pruebas.
La media de desarrollo es entre
El proceso de desarrollo duró menos de
Se solaparon las fases de investigación en la experimentación en animales y humanos, lo que permitió que el proceso de vacunación comience antes y sea igual de seguro y eficaz.
Un joven recibiendo la vacuna en el vacunódromo de Illunbe. IÑIGO ROYO
Primeras vacunas de Euskadi llegando a Álava.
Filas en el vacunatorio de Anoeta.
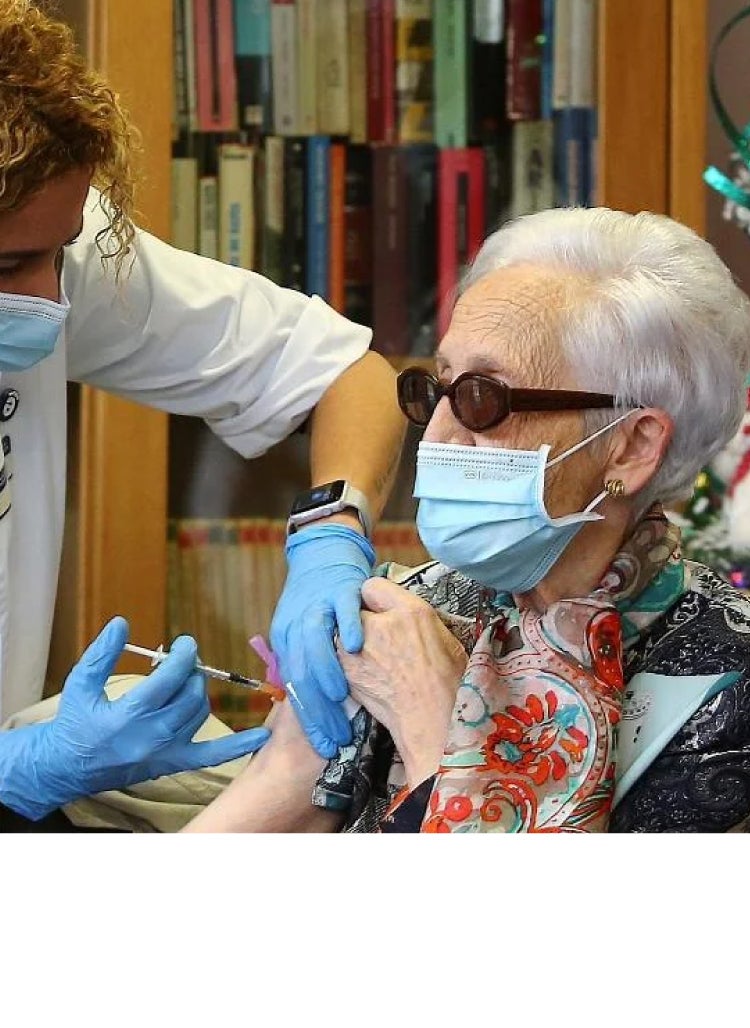
Bernardina Escudero fue la primera gipuzcoana en recibir la vacuna el 27 de diciembre de 2020 en Hondarribia. EFE

Bernardina Escudero fue la primera gipuzcoana en recibir la vacuna el 27 de diciembre de 2020 en Hondarribia. EFE

Bernardina Escudero fue la primera gipuzcoana en recibir la vacuna el 27 de diciembre de 2020 en Hondarribia. EFE
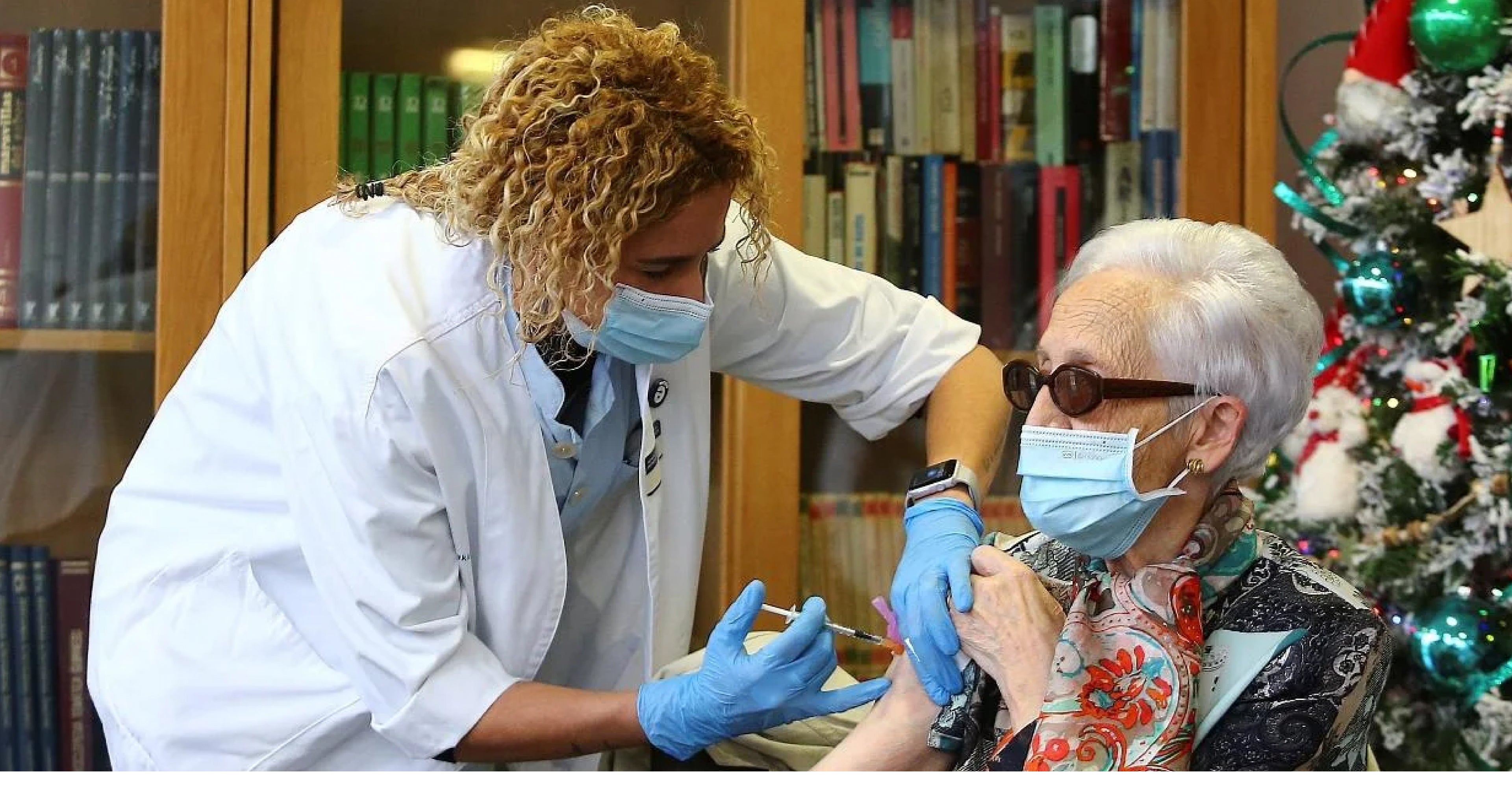
Bernardina Escudero fue la primera gipuzcoana en recibir la vacuna el 27 de diciembre de 2020 en Hondarribia. EFE
El 27 de diciembre de 2020 Bernardina Escudero, que por aquel entonces tenía 87 años, se convirtió en la primera guipuzcoana en recibir la vacuna contra el coronavirus. Fue un momento histórico para esta oiartzuarra y usuaria de la residencia Caser Betharram de Hondarribia, que se puso la dosis contra el Covid-19 bajo la atenta mirada de decenas de cámaras y compañeros del centro, así como trabajadoras de la residencia.
La dosis que recibió fue la de Pfizer-BioNTech. El tan esperado suero llegó por primera vez al centro a las 11.54 horas del 27 de diciembre de 2020 desde el Hospital Universitario Araba-Txagorritxu. Lo hizo en una furgoneta de la Distribuidora Farmacéutica de Gipuzkoa (DFG) escoltada por un vehículo de la Ertzaintza. Eran 180 dosis que una persona se encargó de introducir en la residencia. Venían en una pequeña nevera azul, de esas de playa, no en un contenedor futurista o en un recipiente ultrablindado a prueba de catástrofes. «Teníamos la posibilidad de poder acabar o por lo menos controlar la pandemia. Fue una gran esperanza de, por lo menos, cambiar y eliminar esa situación que estábamos viviendo tan terrorífica cada día», sostiene Sancho.
En parte no le falta razón. Porque a pesar de las diferentes olas de contagios, la vida dio un giro de 180 grados tras la campaña de inmunización. «En ese momento todo el mundo teníamos muchísimo miedo de esta enfermedad, porque además no sabíamos hasta dónde podía llegar. Era algo nuevo y estábamos viendo todos los días la cantidad de muertos que se producían. Por lo tanto era la única herramienta que teníamos para combatir esa situación, porque la otra opción era no salir de casa ni relacionarse con nadie, cosa que es inviable a futuro. En nuestro entorno fuimos de los que mejores resultados de inmunización conseguimos», sostiene la responsable de vacunación del Coegi.
El desarrollo de una vacuna es un proceso sumamente complejo y supone una media de entre cuatro y siete años hasta que se pone a disposición de la población. Con el suero de la Covid-19 sucedió que todos esos pasos se aceleraron de manera exponencial, logrando una profilaxis en un plazo de tiempo de menos de un año, sin que ello comprometiese los estándares habituales de «calidad, seguridad y eficacia» del pinchazo.
ARN mensajero
Para lograrlo confluyeron varios factores. Por un lado, las fases «se acortaron lo máximo posible», de tal manera que varios pasos se superponían con el fin de lograr una vacuna lo más rápido posible. Las agencias de medicamentos, por ejemplo, evaluaban los datos de la investigación clínica según se iban generando y los laboratorios farmacéuticos producían vacunas a riesgo, es decir, fabricaban sus modelos antes de conocer los resultados de los ensayos clínicos y si sus propuestas de vacuna iban a ser autorizadas por la Agencia Europea de Medicamentos (EMA). Esto permitía que, una vez que la profilaxis recibiese el visto bueno, se pudiese utilizar masivamente de manera casi inmediata.
En la fabricación de estos pinchazos también «se dio un paso importante al utilizar una tecnología de fabricación» llamada ARNmensajero. «Esta tecnología permite desarrollar una vacuna de manera más rápida que otras que tenemos, como las vacunas habituales que son de proteínas, y que llevan un periodo más largo», explica Sancho.
El sistema inmune nos permite enfrentarnos y vencer a diferentes enfermedades causadas por microorganismos como virus y bacterias. Sin él, cualquier infección acabaría dañando órganos vitales y conduciéndonos a la muerte. Cuando un virus nos infecta, el sistema inmune detecta su presencia y genera dos tipos de respuesta: por un lado, produce unas proteínas llamadas anticuerpos que se unen a las proteínas del virus para neutralizarlo y así evitar que pueda infectar a nuevas células; y por otro, estimula unas células denominadas citotóxicas, que tienen la capacidad de reconocer células infectadas por el virus y matarlas antes de que puedan liberar más virus en el organismo.
Los avances en investigación biológica han permitido identificar en muchos casos las proteínas que permiten que el virus infecte y se multiplique en las personas. Es lo que lograron la húngara Katalin Karikó y el estadounidense Drew Weissman, los ‘padres’ de la vacuna de ARN contra el Covid-19 y que les valió el premioNobel en el año 2023.
Al contrario que las vacunas ‘convencionales’, que se valen de patógenos debilitados o inactivados para estimular al sistema inmunitario para que aprenda a localizar y destruir a ese ‘enemigo’, las vacunas de ARNm se aprovechan de nuestra maquinaria celular para que sean nuestras propias células las que produzcan proteínas idénticas a las que portan los virus en la superficie, de forma que el sistema inmune se entrene y aprenda a reconocerlas para que esté preparado en caso de que se produzca una infección. Esta innovadora tecnología, que nunca antes se había empleado en el desarrollo de una vacuna, permitió cambiar el curso de la pandemia.

Transporta instrucciones genéticas para que nuestras células fabriquen proteínas concretas. En el caso de la COVID, la proteína espiga, una parte del virus.
Bioquímica húngara especializada en ARN.
Inmunólogo estadounidense
de la Universidad de Pensilvania.
Katalin Karikó y Drew Weissman, ganadores del Premio Nobel de Medicina 2023, sentaron las bases científicas que hicieron posible el desarrollo de las vacunas de ARN mensajero contra la COVID-19. REUTERS
Karikó sintetizó el ARN mensajero en Hungría. Esto significa que logró fabricar en el laboratorio una molécula que imita el ARN.
Katalin Karikó, la madre de la vacuna contra el coronavirus. REUTERS
Karikó comenzó a trabajar con Weissman y juntos buscaron aplicar el ARN mensajero al desarrollo de vacunas.
Gracias a las décadas de investigación previa, BioNtech-Pfizer y Moderna desarrollaron en tiempo récord las primeras vacunas de ARN contra la COVID-19.

Transporta instrucciones genéticas para que nuestras células fabriquen proteínas concretas. En el caso de la COVID, la proteína espiga, una parte del virus.
Bioquímica húngara especializada en ARN.
Inmunólogo estadounidense.
Katalin Karikó y Drew Weissman, ganadores del Premio Nobel de Medicina 2023, sentaron las bases científicas que hicieron posible el desarrollo de las vacunas de ARN mensajero contra la COVID-19. REUTERS
Karikó sintetizó el ARN mensajero en Hungría. Esto significa que logró fabricar en el laboratorio una molécula que imita el ARN.
Katalin Karikó, la madre de la vacuna contra el coronavirus. REUTERS
Karikó comenzó a trabajar con Weissman y juntos buscaron aplicar el ARN mensajero al desarrollo de vacunas.
Gracias a las décadas de investigación previa, BioNtech-Pfizer y Moderna desarrollaron en tiempo récord las primeras vacunas de ARN contra la COVID-19.

Transporta instrucciones genéticas para que nuestras células fabriquen proteínas concretas. En el caso de la COVID, la proteína espiga, una parte del virus.
Katalin Karikó y Drew Weissman, ganadores del Premio Nobel de Medicina 2023, sentaron las bases científicas que hicieron posible el desarrollo de las vacunas de ARN mensajero contra la COVID-19. REUTERS
Karikó sintetizó el ARN mensajero en Hungría. Esto significa que logró fabricar en el laboratorio una molécula que imita el ARN.
Katalin Karikó, la madre de la vacuna contra el coronavirus. REUTERS
Karikó comenzó a trabajar con Weissman y juntos buscaron aplicar el ARN mensajero al desarrollo de vacunas.
Gracias a las décadas de investigación previa, BioNtech-Pfizer y Moderna desarrollaron en tiempo récord las primeras vacunas de ARN contra la COVID-19.

Transporta instrucciones genéticas para que nuestras células fabriquen proteínas concretas. En el caso de la COVID, la proteína espiga, una parte del virus.
Katalin Karikó y Drew Weissman, ganadores del Premio Nobel de Medicina 2023, sentaron las bases científicas que hicieron posible el desarrollo de las vacunas de ARN mensajero contra la COVID-19. REUTERS
Karikó sintetizó el ARN mensajero en Hungría. Esto significa que logró fabricar en el laboratorio una molécula que imita el ARN.
Katalin Karikó, la madre de la vacuna contra el coronavirus. REUTERS
Karikó comenzó a trabajar con Weissman y juntos buscaron aplicar el ARN mensajero al desarrollo de vacunas.
Gracias a las décadas de investigación previa, BioNtech-Pfizer y Moderna desarrollaron en tiempo récord las primeras vacunas de ARN contra la COVID-19.
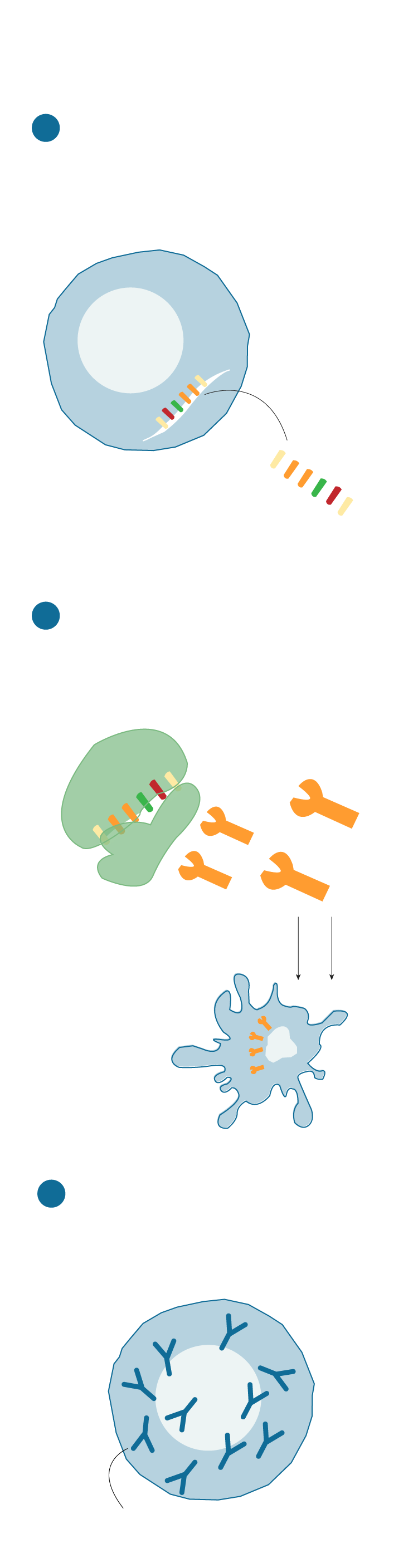
El ARN entra en el cuerpo encapsulado en una nanopartícula que protege y ayuda que entre en las células.
Carga instrucciones genéticas.
Una vez dentro de la célula el ARN llega a los ribosomas (la “máquina que fabrica proteínas) Los ribosomas leen las instrucciones que transporta el ARN y produce una proteína del virus.
CÉLULA INMUNE PRESENTADORA DE ANTÍGENOS
La proteína fabricada (antígeno) se muestra al sistema inmune. La célula presentadora de antígenos la detecta y activa la respuesta inmune.
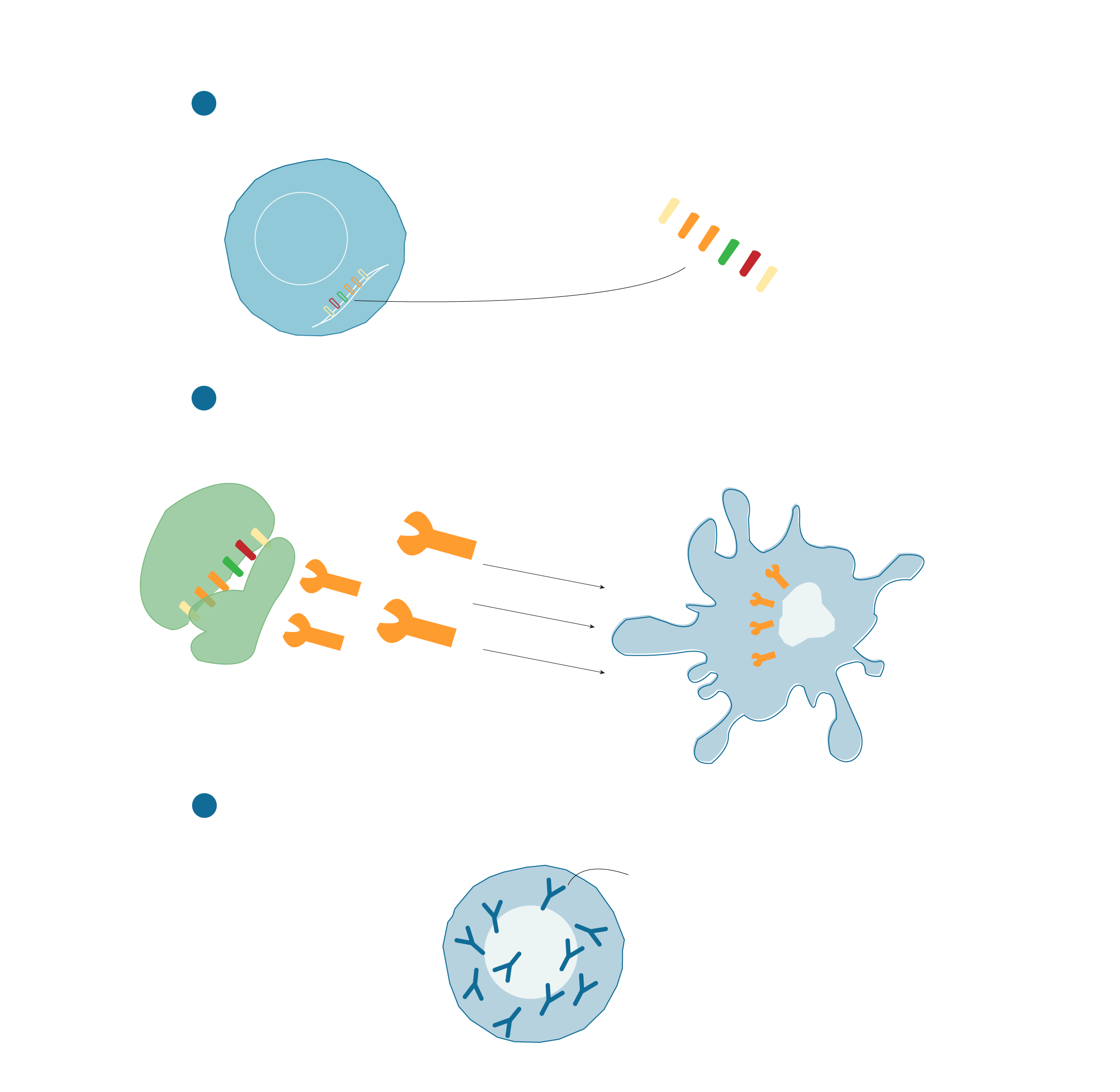
El ARN entra en el cuerpo encapsulado en una nanopartícula que protege y ayuda que entre en las células.
Carga instrucciones genéticas.
Una vez dentro de la célula el ARN llega a los ribosomas (la “máquina que fabrica proteínas) Los ribosomas leen las instrucciones que transporta el ARN y produce una proteína del virus.
CÉLULA INMUNE PRESENTADORA DE ANTÍGENOS
La proteína fabricada (antígeno) se muestra al sistema inmune. La célula presentadora de antígenos la detecta y activa la respuesta inmune.

El ARN entra en el cuerpo encapsulado en una nanopartícula que protege y ayuda que entre en las células.
Carga instrucciones genéticas.
Una vez dentro de la célula el ARN llega a los ribosomas (la “máquina que fabrica proteínas) Los ribosomas leen las instrucciones que transporta el ARN y produce una proteína del virus.
CÉLULA INMUNE PRESENTADORA DE ANTÍGENOS
La proteína fabricada (antígeno) se muestra al sistema inmune. La célula presentadora de antígenos la detecta y activa la respuesta inmune.
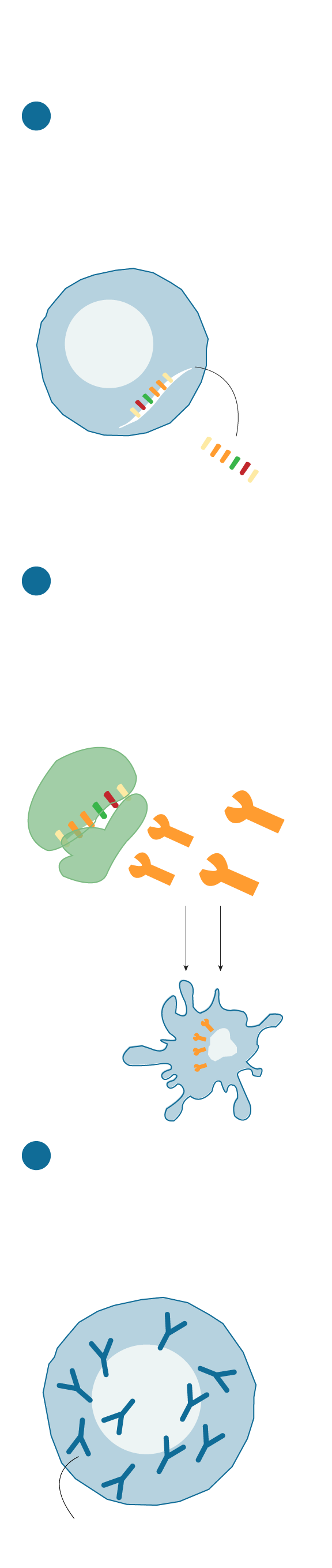
El ARN entra en el cuerpo encapsulado en una nanopartícula que protege y ayuda que entre en las células.
Carga instrucciones genéticas.
Una vez dentro de la célula el ARN llega a los ribosomas (la “máquina que fabrica proteínas) Los ribosomas leen las instrucciones que transporta el ARN y produce una proteína del virus.
CÉLULA INMUNE PRESENTADORA DE ANTÍGENOS
La proteína fabricada (antígeno) se muestra al sistema inmune. La célula presentadora de antígenos la detecta y activa la respuesta inmune.
FernandoCossío, químico y director científico de Ikerbasque, resume el hito que lograron estos dos científicos. «Uno de los problemas del ARN es que son inestables; es decir, al administrarlo se producían unas degradaciones y la eficacia se perdía rápidamente. Karikó y Weissman lograron desarrollaron una técnica para estabilizar esas secuencias del ARN mensajero. Y eso fue lo que permitió administrar estas vacunas en un tiempo récord», explica el investigador, que detalla que «estas vacunas tenían 20 años de desarrollo previo. Lo que pasa es que en aquel momento la virología no era la parte estrella, la parte chula de la que todo el mundo habla. Era una ciencia callada de avances muy lentos. Las personas que se dedicaban a eso no eran estrellas del mundo de la investigación. Luego sí, por la gravedad del asunto».
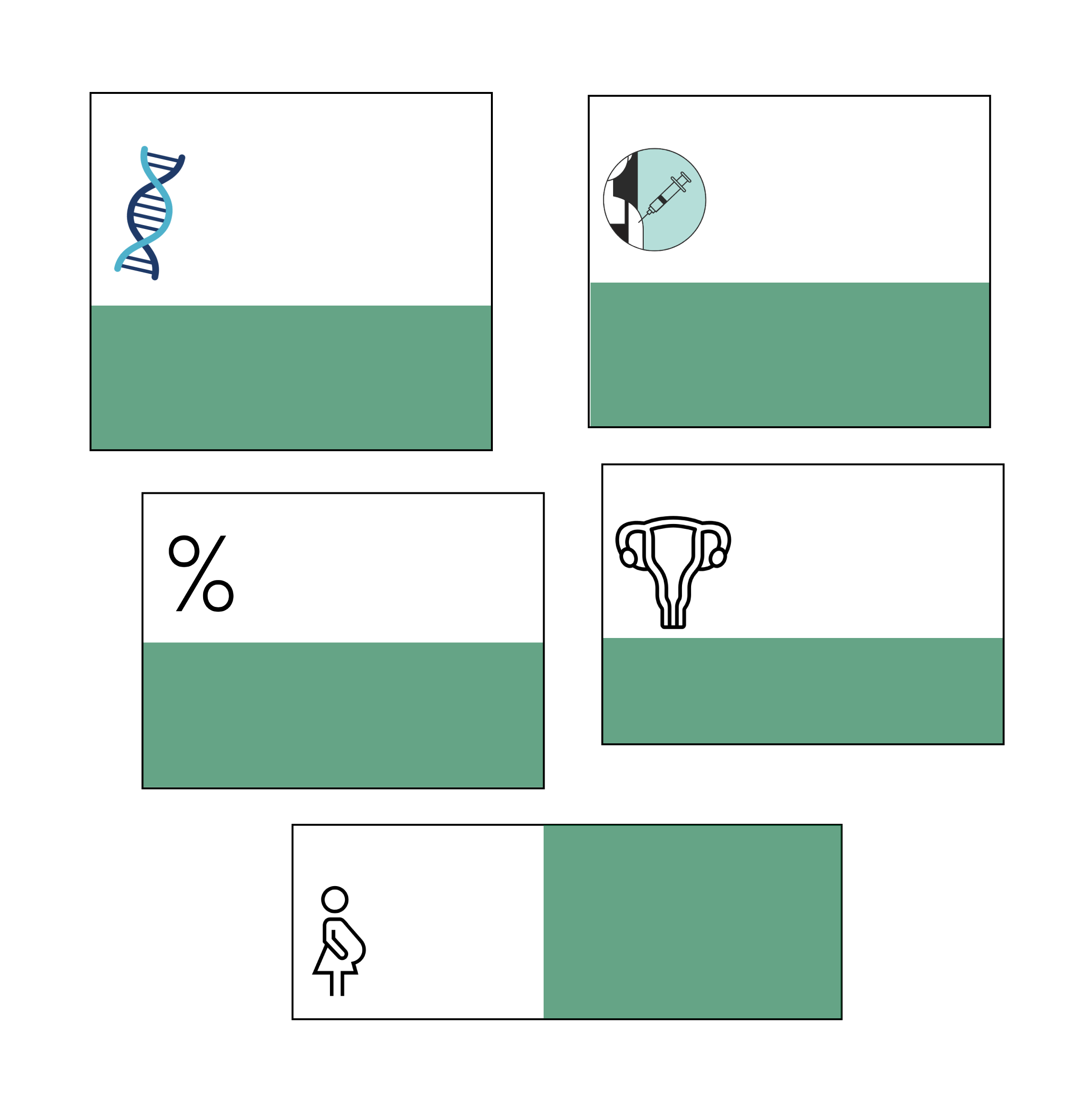
Principales mitos sobre la vacuna del coronavirus
Implantación de microchips
Durante la pandemia circularon teorías conspirativas diciendo que la vacuna podía cambiar el ADN, ya que algunas de las vacunas comercializadas utilizaron la teoría del ARN mensajero.
La idea de que la pandemia fue un plan para implantar a la gente microchips rastreables mediante las vacunas recorrio el mundo.
No existe tal vacuna con microchip. Los rumores surgieron porque Bill Gates, cofundador de Microsoft, dijo que tendríamos “certificados digitales” que muestran información sobre la enfermedad.
Según expertos, inyectar ARN a una persona no cambia en nada el ADN de una célula humana. El ARN mensajero interactúa con las células, pero el material nunca ingresa al núcleo de estas, en dónde se encuentra el ADN.
La vacuna puede causar infertilidad
Comenzó como un rumor basado en la supuesta inclusión de una proteína que presuntamente afecta la fertilidad.
«El 99.97% de la gente sobrevive al COVID, así que no necesitamos vacunas»
La vacuna contra la COVID no afecta la fertilidad. La proteína del rumor no está presente en la vacuna.
La cifra es incorrecta: aproximadamente el 99% sobrevive. Significa que 100 de cada 1.000 personas morirán. La vacunación no sirve solo para no morir, sino que se trata de un esfuerzo colectivo para proteger al prógimo y evitar el colapso hospitalario.
Datos de 2021 revelan que no hay mayor riesgo de aborto espontáneo entre casi 2.500 mujeres embarazadas que recibieron la vacuna ARN antes de las 20 semanas de embarazo.
La vacuna produce abortos espontáneos
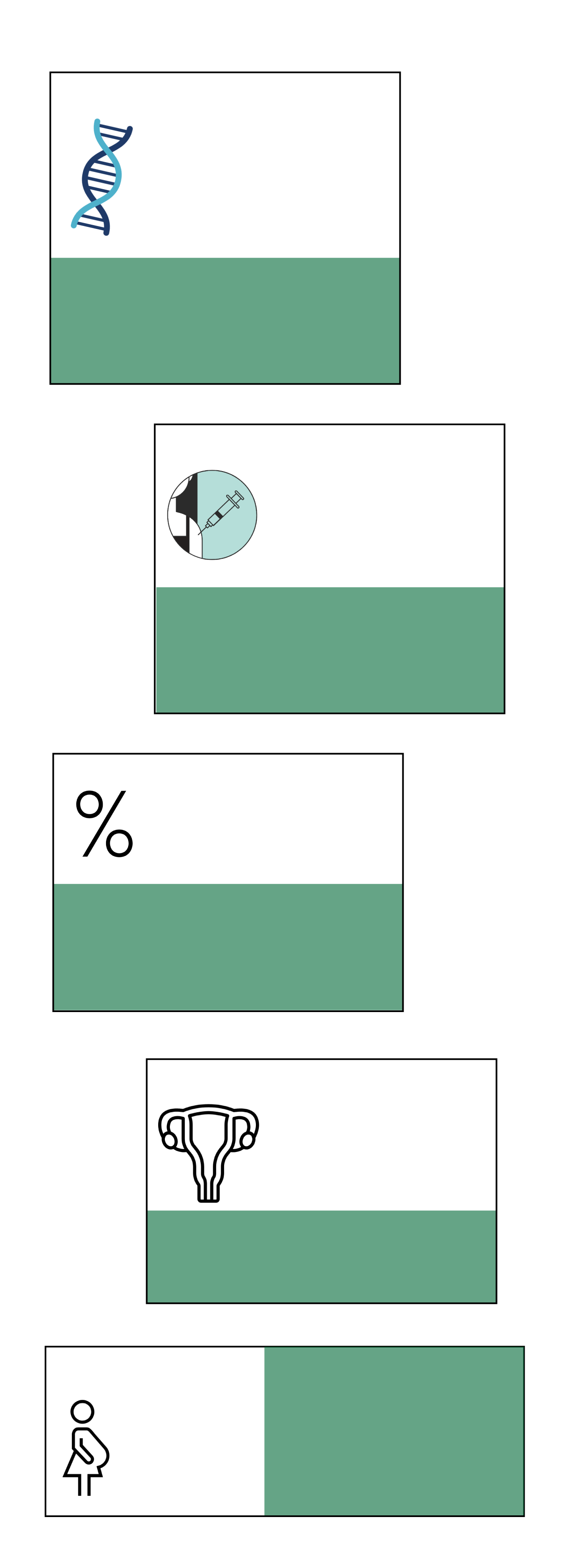
Principales mitos sobre la vacuna del coronavirus
Durante la pandemia circularon teorías conspirativas diciendo que la vacuna podía cambiar el ADN, ya que algunas de las vacunas comercializadas utilizaron la teoría del ARN mensajero.
Según expertos, inyectar ARN a una persona no cambia en nada el ADN de una célula humana. El ARN mensajero interactúa con las células, pero el material nunca ingresa al núcleo de estas, en dónde se encuentra el ADN.
Implantación de microchips
La idea de que la pandemia fue un plan para implantar a la gente microchips rastreables mediante las vacunas recorrio el mundo.
No existe tal vacuna con microchip. Los rumores surgieron porque Bill Gates, cofundador de Microsoft, dijo que tendríamos “certificados digitales” que muestran información sobre la enfermedad.
«El 99.97% de la gente sobrevive al COVID, así que no necesitamos vacunas»
La cifra es incorrecta: aproximadamente el 99% sobrevive. Significa que 100 de cada 1.000 personas morirán. La vacunación no sirve solo para no morir, sino que se trata de un esfuerzo colectivo para proteger al prógimo y evitar el colapso hospitalario.
La vacuna puede causar infertilidad
Comenzó como un rumor basado en la supuesta inclusión de una proteína que presuntamente afecta la fertilidad.
La vacuna contra la COVID no afecta la fertilidad. La proteína del rumor no está presente en la vacuna.
Datos de 2021 revelan que no hay mayor riesgo de aborto espontáneo entre casi 2.500 mujeres embarazadas que recibieron la vacuna ARN antes de las 20 semanas de embarazo.
La vacuna produce abortos espontáneos

Principales mitos sobre la vacuna del coronavirus
Durante la pandemia circularon teorías conspirativas diciendo que la vacuna podía cambiar el ADN, ya que algunas de las vacunas comercializadas utilizaron la teoría del ARN mensajero.
Según expertos, inyectar ARN a una persona no cambia en nada el ADN de una célula humana. El ARN mensajero interactúa con las células, pero el material nunca ingresa al núcleo de estas, en dónde se encuentra el ADN.
Implantación de microchips
La idea de que la pandemia fue un plan para implantar a la gente microchips rastreables mediante las vacunas recorrio el mundo.
No existe tal vacuna con microchip. Los rumores surgieron porque Bill Gates, cofundador de Microsoft, dijo que tendríamos “certificados digitales” que muestran información sobre la enfermedad.
«El 99.97% de la gente sobrevive al COVID, así que no necesitamos vacunas»
La cifra es incorrecta: aproximadamente el 99% sobrevive. Significa que 100 de cada 1.000 personas morirán. La vacunación no sirve solo para no morir, sino que se trata de un esfuerzo colectivo para proteger al prógimo y evitar el colapso hospitalario.
La vacuna puede causar infertilidad
Comenzó como un rumor basado en la supuesta inclusión de una proteína que presuntamente afecta la fertilidad.
La vacuna contra la COVID no afecta la fertilidad. La proteína del rumor no está presente en la vacuna.
La vacuna produce abortos espontáneos
Datos de 2021 revelan que no hay mayor riesgo de aborto espontáneo entre casi 2.500 mujeres embarazadas que recibieron la vacuna ARN antes de las 20 semanas de embarazo.

Principales mitos sobre la vacuna del coronavirus
Durante la pandemia circularon teorías conspirativas diciendo que la vacuna podía cambiar el ADN, ya que algunas de las vacunas comercializadas utilizaron la teoría del ARN mensajero.
Según expertos, inyectar ARN a una persona no cambia en nada el ADN de una célula humana. El ARN mensajero interactúa con las células, pero el material nunca ingresa al núcleo de estas, en dónde se encuentra el ADN.
Implantación de microchips
La idea de que la pandemia fue un plan para implantar a la gente microchips rastreables mediante las vacunas recorrio el mundo.
No existe tal vacuna con microchip. Los rumores surgieron porque Bill Gates, cofundador de Microsoft, dijo que tendríamos “certificados digitales” que muestran información sobre la enfermedad.
«El 99.97% de la gente sobrevive al COVID, así que no necesitamos vacunas»
La cifra es incorrecta: aproximadamente el 99% sobrevive. Significa que 100 de cada 1.000 personas morirán. La vacunación no sirve solo para no morir, sino que se trata de un esfuerzo colectivo para proteger al prógimo y evitar el colapso hospitalario.
La vacuna puede causar infertilidad
Comenzó como un rumor basado en la supuesta inclusión de una proteína que presuntamente afecta la fertilidad.
La vacuna contra la COVID no afecta la fertilidad. La proteína del rumor no está presente en la vacuna.
La vacuna produce abortos espontáneos
Datos de 2021 revelan que no hay mayor riesgo de aborto espontáneo entre casi 2.500 mujeres embarazadas que recibieron la vacuna ARN antes de las 20 semanas de embarazo.
Los avances en investigación biológica han permitido identificar en muchos casos las proteínas que permiten que el virus infecte y se multiplique en las personas. En el caso del virus SARS-CoV-2, esta proteína crítica es la proteína S (spike o espícula) y por eso la mayoría de las vacunas frente al Covid-19 implican generar respuesta contra esta proteína.

«Todos las fases para crear la vacuna se acortaron manteniendo la eficacia y seguridad»
Rosa Sancho
Vacunación Coegi
Así, cuando una persona recibe la profilaxis, el sistema inmune reconoce esta proteína viral como un agente extraño y produce una respuesta de anticuerpos y de células citotóxicas específica frente a la proteína S. Si una persona vacunada se infecta después, antes de que el virus pueda multiplicarse a gran nivel para causar una enfermedad clínica, los anticuerpos y las células citotóxicas generados por la vacuna se unen a la proteína S del virus bloqueando la infección y evitando la enfermedad clínica.

«Las vacunas del Covid-19 tenían 20 años de desarrollo previo, por eso llegaron tan rápido»
Fernando Cossío
Ikerbasque
Rosa Sancho compara el impacto de estos sueros con otros a lo largo de la historia. «La poliomielitis en los años 60 causaba una gran carga de enfermedad y desde que se introdujo la vacuna hemos tenido cero casos. Lo mismo nos ha ocurrido cuando hemos tenido en los años 90 brotes importantes de meningitis. Lo que pasa es que nunca lo habíamos visto un impacto de manera tan rápida y tan directa como con la del Covid».
¿Pueden servir las vacunas ARN del Covid-19 frente a otras enfermedades?
Las llamadas vacunas de ARN mensajero salvaron millones de vidas durante la pandemia del coronavirus. Pero también «han abierto un gran campo» de actuación, como dice Rosa Sancho, responsable de vacunación del Colegio Oficial de Enfermería de Gipuzkoa (Coegi). «No solo porque esa tecnología es fácilmente adaptable a las modificaciones que se van produciendo en el virus, permite también más fácilmente poder incluir más de un microorganismo en la vacuna», explica la experta.
Ahora, la comunidad científica comienza a utilizar esa tecnología galardonada con el premio Nobel para intentar desarrollar vacunas y tratamientos contra una larga lista de enfermedades, incluidas el cáncer o la fibrosis quística.Es lo que ha logrado, por ejemplo, un equipo de varias instituciones punteras de Estados Unidos, que ha comprobado que los pacientes de cáncer avanzado de pulmón o de piel tratados con inmunoterapia y que en su día recibieron la vacuna contra el Covid-19 han vivido el doble de tiempo que los que no se vacunaron. No ha hecho falta un suero específico contra su tipo de tumor, la del coronavirus parece haber funcionado como una profilaxis ‘universal’ que ha potenciado su respuesta inmune frente al tumor cancerígeno.
Otro grupo de investigadores ha sido capaz de rejuvenecer el sistema inmune usando esta misma tecnología en ratones. Aquellos que recibieron este tratamiento tenían 18 meses, el equivalente a unos 50 años en humanos, y un sistema inmune que empezaba a fallar. Tras recibir el tratamiento se vio que las vacunas les funcionaron mejor, generando más linfocitos T, y respondieron mejor a tratamientos de inmunoterapia contra el cáncer.
«Se está trabajando en muchas vacunas, pero todo va a depender de la gravedad del asunto. La del Covid, por ejemplo, fue algo muy grave y de ahí la rapidez. En cualquier caso, ante un problema de tal magnitud podemos decir que el armamento está preparado», certifica FernandoCossío, químico y director científico de Ikerbasque.
Reporta un error
Límite de sesiones alcanzadas
El acceso al contenido Premium está abierto por cortesía del establecimiento donde te encuentras, pero ahora mismo hay demasiados usuarios conectados a las vez.
Por favor, inténtalo pasados unos minutos.
Volver a intentar
Sesión cerrada
Al iniciar sesión desde un dispositivo distinto, por seguridad, se cerró la última sesión en este.
Para continuar disfrutando de su suscripción digital, inicie sesión en este dispositivo.
Este contenido es exclusivo para suscriptores
¿Tienes una suscripción? Inicia sesión


