Investigadores da UNIGE e HUG desenvolveram células CAR-T que atacam a proteína Tenascina-C no glioblastoma. A terapia, eficaz em modelo animal, contorna a resistência do tumor e prepara agora ensaio clínico em humanos, representando uma nova esperança contra este cancro agressivo
![]()
Uma equipa de investigadores da Universidade de Genebra (UNIGE) e do Hospital Universitário de Genebra (HUG) desenvolveu um novo tipo de terapia celular que demonstrou capacidade para destruir células de glioblastoma, um dos cancros cerebrais mais agressivos. A abordagem, testada com sucesso num modelo animal, assenta na modificação genética de células do sistema imunitário do próprio doente para atacar proteínas específicas do ambiente tumoral, contornando assim a notória resistência deste tumor às imunoterapias convencionais. Os resultados, publicados no Journal for ImmunoTherapy of Cancer, abrem caminho para um ensaio clínico em humanos previsto para dentro de aproximadamente um ano.
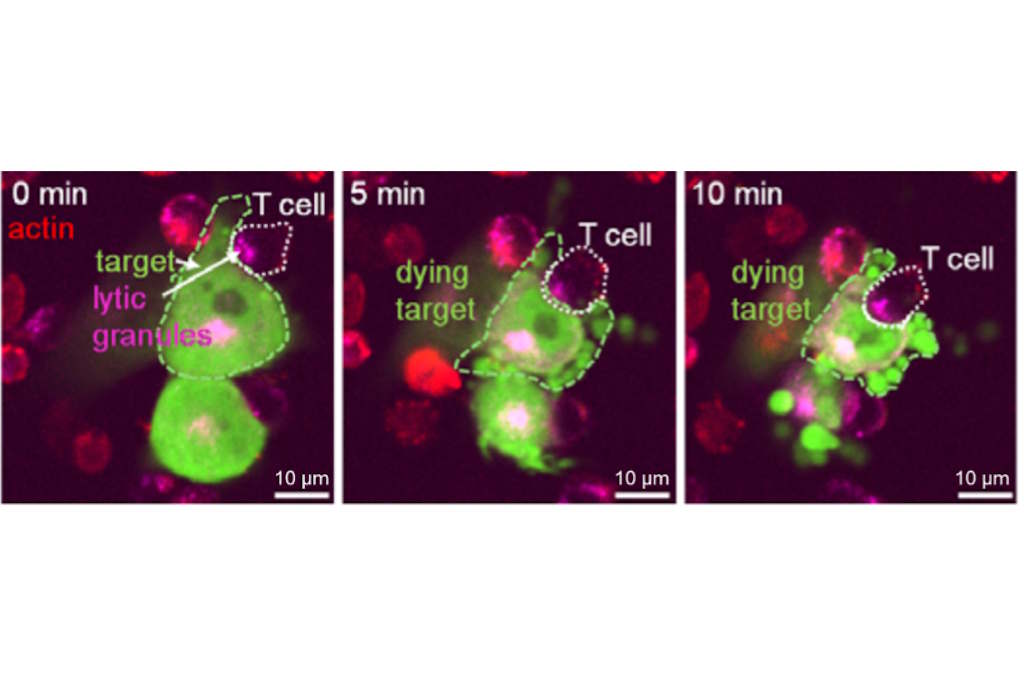
O glioblastoma destaca-se pela sua natureza traiçoeira. Diferente de outros cancros, como o melanoma, este tumor cerebral contém pouquíssimas células T, os soldados do sistema imunitário capazes de identificar e aniquilar células cancerígenas. “A nossa estratégia passa precisamente por fornecer ao doente as células T que lhe faltam, fabricando-as artificialmente em laboratório”, explica Valérie Dutoit, investigadora do Departamento de Medicina da UNIGE. A solução reside nas chamadas células CAR-T, que são colheitas do sangue do doente, geneticamente reprogramadas para reconhecerem alvos tumorais e depois reinfundidas no organismo.
O grande desafio, contudo, reside na escolha do alvo certo. Atacar uma única proteína nas células do glioblastoma mostrou-se insuficiente, dada a heterogeneidade do tumor. Num trabalho anterior, a equipa já tinha identificado o marcador PTPRZ1. Agora, a sua artilharia celular ficou mais robusta com a adição de um novo alvo: a Tenascina-C (TNC). Esta proteína não se encontra na superfície das células, mas sim no meio que as rodeia, uma espécie de matriz extracelular que constitui o microambiente tumoral. “Ao direcionarem a Tenascina-C, as células CAR-T desencadeiam uma reação inflamatória local que provoca a morte das células produtoras dessa mesma matriz. Conseguimos ainda demonstrar que este efeito é alargado a células cancerígenas vizinhas que não produzem TNC, amplificando a atividade terapêutica sem danos aparentes para tecidos saudáveis”, detalha Denis Migliorini, professor no Departamento de Medicina da UNIGE e médico-chefe da unidade de neuro-oncologia do HUG.
Um obstáculo comum a estas terapias avançadas é o rápido esgotamento das células CAR-T, que perdem a sua eficácia. A equipa genebrina identificou três marcadores associados a este estado de exaustão celular. Ao neutralizar a sua atividade no modelo experimental, foi possível prolongar significativamente a vida útil e a potência das células modificadas. “Conseguimos ultrapassar um dos principais mecanismos de resistência do tumor”, comenta Valérie Dutoit.
O próximo passo será o desenho de um ensaio clínico que se prevê bipolare, envolvendo doentes em Genebra e em Lausanne. A ambição, segundo Denis Migliorini, é criar uma geração de células CAR-T ainda mais versáteis. “O nosso objetivo final é gerar células imunes modificadas para atacar vários alvos em simultâneo. Desta forma, esperamos conseguir erradicar um maior número de células cancerígenas, mesmo perante a heterogeneidade que caracteriza o glioblastoma”, antevê o especialista. A personalização da terapia para cada doente mantém-se como um pilar fundamental desta batalha contra um dos cancros de prognóstico mais sombrio.
Referências Bibliográficas:
Customised cells to fight brain cancer. Université de Genève, 20/11/2025.
https://www.unige.ch/medias/en/2025/des-cellules-sur-mesure-contre-le-cancer-du-cerveau
Journal for ImmunoTherapy of Cancer 2025; DOI:10.1136/jitc-2024-009876
NR/HN/AlphaGalileo
Outros artigos com interesse: