
São Paulo, 25/07/2028 – Estimular o cuidado centrado na funcionalidade e na qualidade de vida deve ser um dos pilares de atendimento de saúde à pessoa idosa. É o que defendeu a médica geriatra Alessandra Tieppo, membro da Sociedade Brasileira de Geriatria e Gerontologia (SBGG), durante palestra no primeiro dia do 3º Congresso de Medicina Geral da Associação Médica Brasileira (AMB).
De acordo com a especialista, o primeiro ponto da reflexão de cuidado com pessoas idosas parte da necessidade de compreender o envelhecimento e a abordagem geriátrica de forma ampla, estimulando um cuidado centrado na funcionalidade e na qualidade de vida do idoso, e não nas doenças.
“Cada indivíduo envelhece de forma única, o que torna a abordagem padronizada da medicina insuficiente.”
Durante a mesa de debate, o também geriatra Eduardo Canteiro-Cruz, diretor administrativo da SBGG, observou que idade cronológica e idade biológica não são sempre compatíveis. “Não há pessoa tipicamente velha. As populações idosas são caracterizadas por grande diversidade de heterogeneidade”. Por isso, defende que o foco do atendimento médico do paciente idoso deve observar a idade funcional do paciente.
Nesse sentido, Tieppo destacou o que existem oito mitos do envelhecimento comuns e que são propagados até mesmo em atendimentos médicos. Ela defende que é preciso derrubá-los para uma abordagem mais ampla de saúde.
“A avaliação global é necessária porque pessoas da mesma idade podem ter perfis totalmente diferentes. Um senhor de 80 anos pode fazer maratona e outro, na mesma idade, ser completamente acamado. Mas o estereótipo do idoso ainda é recorrente, mesmo entre médicos.”

Médica Alessandra Tieppo durante o 3º Congresso de Medicina Geral da Associação Médica Brasileira. (Crédito: Bianca Bibiano)
Conheça os 8 mitos do envelhecimento
Mito 1: “É normal o idoso ficar deprimido.”
Fato: A depressão não é parte natural do envelhecimento. Sentimentos de tristeza prolongada, apatia ou perda de interesse merecem atenção e tratamento adequado. O risco é subestimar sinais de transtornos mentais e deixar o idoso sem suporte.
Mito 2: “Todo idoso vai ter perda de memória.”
Fato: Envelhecer não significa, obrigatoriamente, desenvolver déficits cognitivos significativos. Pequenas falhas de memória podem acontecer, mas a demência é uma doença, não uma consequência inevitável da idade. Estímulo cognitivo, sono de qualidade, boa alimentação e controle de doenças crônicas ajudam a preservar a função cerebral.
Mito 3: “Idoso não pode fazer atividade física.”
Fato: A prática de exercícios físicos é altamente recomendada em todas as idades, inclusive na velhice. Os benefícios vão desde o controle de doenças crônicas até a prevenção de quedas e melhora da autonomia. A prescrição deve ser individualizada, mas é o sedentarismo que representa risco real.
Mito 4: “Incontinência urinária é normal na velhice.”
Fato: A perda involuntária de urina é comum, mas nunca deve ser considerada “normal” ou ignorada. Há diversas causas tratáveis (como infecções, medicamentos, problemas musculares e neurológicos) e abordagens terapêuticas eficazes.
Leia também: Pesquisa analisa impacto de tratamentos estéticos na percepção do envelhecimento
Mito 5: “Idoso tem que comer menos.”
Fato: Com o envelhecimento, há mudanças no metabolismo, mas isso não significa que a alimentação deva ser mais restrita. Ao contrário, muitos idosos desenvolvem deficiências nutricionais e precisam de uma dieta rica em proteínas, vitaminas e minerais. A desnutrição é um problema grave e muitas vezes negligenciado.
Mito 6: “A dor é parte do envelhecimento.”
Fato: Nenhuma dor deve ser considerada “natural”. Dor crônica em idosos tem impacto direto na mobilidade, no humor, no sono e na qualidade de vida. Deve sempre ser investigada e tratada de forma adequada.
Leia também: Pesquisa mostra que falta empatia com a dor alheia
Mito 7: “Não vale a pena tratar doenças no idoso.”
Fato: Essa visão etarista (discriminatória por idade) ainda aparece na prática clínica. O tratamento no idoso deve ser baseado em critérios de funcionalidade, prognóstico individual e qualidade de vida, e não apenas na idade cronológica. Muitas vezes, intervenções simples trazem grandes benefícios.
Leia também: Presidente da AMB defende que cuidar de pessoas 60+ é ato de cidadania.
Mito 8: “Idoso não aprende coisas novas.”
Fato: O cérebro do idoso é capaz de aprender e se adaptar durante toda a vida, é a chamada neuroplasticidade. Com estímulo, motivação e oportunidades adequadas, idosos podem aprender idiomas, tecnologias, habilidades novas e até voltar a estudar.

No fim da tarde desta sexta-feira (25/7), no 3º Congresso de Medicina Geral da AMB, especialistas discutiram, na mesa -redonda que abordou a Mastologia, os avanços e desafios no combate ao câncer de mama. O Dr. Gil Facina, vice-presidente da Academia Brasileira de Mastologia, destacou a importância do diagnóstico precoce e do acesso rápido à mamografia. “Onde há rastreamento efetivo e acesso garantido, a mortalidade cai pela metade”, afirmou.
Abrindo o debate, o Dr. Joaquim Teodoro de Araújo Neto, mastologista da UNIFESP/IBCC/Hospital Maternidade Escola Cachoeirinha, defendeu a revisão das diretrizes nacionais. Ele criticou a recomendação do Ministério da Saúde de iniciar a mamografia apenas aos 50 anos. “De 40% a 50% dos casos não seriam detectados se seguíssemos esse protocolo. Nossa população é diferente da americana e europeia”, explicou. Ele defendeu o rastreamento personalizado, especialmente para mulheres com mamas densas, com uso precoce de ressonância magnética.
Na sequência, o Dr. Eduardo Carvalho Pessoa, presidente da Sociedade Brasileira de Mastologia – Regional São Paulo (SBM-SP), alertou para o uso criterioso dos métodos invasivos. A biópsia com agulha grossa, segundo ele, é o padrão-ouro, mas envolve maior custo, desconforto e risco. Já a punção com agulha fina pode ser indicada em nódulos pequenos, embora seja menos precisa. Ele também chamou a atenção para o uso indiscriminado do ultrassom em serviços com profissionais pouco capacitados, o que aumenta o risco de erros no diagnóstico.
Contribuindo com a discussão, a Dra. Fabiana Baroni Alves Makdissi abordou o impacto do estilo de vida na prevenção e no controle do câncer de mama. Ela destacou que hábitos saudáveis, como a prática regular de atividade física, reduzem a incidência da doença e melhoram a resposta ao tratamento. “É preciso orientar a população de forma contínua. Estamos falhando com as pacientes, principalmente após o tratamento”, afirmou. O sedentarismo avança principalmente entre mulheres de baixa renda, exigindo ações efetivas de incentivo, ressaltou a médica.
Por fim, o Dr. José Mauro Secco, presidente da Associação Médica Brasileira do Amapá e membro titular da SBM-AP, reforçou o papel do médico como exemplo. “Profissionais que mantêm hábitos saudáveis estimulam mais suas pacientes a fazerem o mesmo. Precisamos ser exemplo”, concluiu.

“É muito importante um evento como este, porque nos permite aprender um pouco daquilo que nós não fazemos… Mas somos consultados sobre eles pelos pacientes”. Assim foi aberta uma das palestras especiais trazendo o tema do tratamento do Câncer Colorretal e como convidado o médico cirurgião Dr. Raul Cutait, Professor do Departamento de Cirurgia da Faculdade de Medicina da USP, Membro da Academia Nacional de Medicina Cirurgião do Hospital Sírio Libanês e Presidente do Conselho Superior de Responsabilidade Social da FIESP. Um painel que teve como anfitrião na coordenação o Dr. José Eduardo Lutaif Dolci, Professor titular de Otorrinolaringologia da FCMSCSP e Diretor Científico da AMB.
O tema foi destaque em um dos quatro encontros especiais que integraram a programação do 3º Congresso de Medicina Geral da AMB. A escolha se justifica: trata-se de uma doença cuja relevância vem crescendo em todo o mundo, tanto pelo aumento no número de casos quanto pela rápida evolução das alternativas terapêuticas.
“Quem parou de se atualizar há cinco anos pode tomar decisões equivocadas”, alertou o cirurgião, que já ocupou os cargos de Secretário Municipal da Saúde de São Paulo e presidente de sociedades médicas nacionais e internacionais.
Segundo ele, “o câncer colorretal é o terceiro tipo mais comum no Brasil, atrás apenas dos cânceres de mama e de próstata. Em 2023, foram estimados 46 mil casos”. O especialista também chamou atenção para uma característica marcante: “estudos apontam maior incidência da doença em países mais ricos”.
Outro dado preocupante apresentado na palestra foi o crescimento de casos entre pessoas com menos de 50 anos de idade – um grupo em que a doença, segundo pesquisas, tende a evoluir de forma ainda mais agressiva do que em pacientes mais velhos.
Um dos pontos altos da apresentação do Dr. Cutait foi a linha do tempo ilustrativa, que mostrou a evolução do tratamento ao longo das décadas. O percurso vai desde o tempo em que a única alternativa era a amputação do reto – sem protocolos padronizados – até os avanços mais recentes, que incluem técnicas com preservação esfincteriana, controle da recidiva local, terapias adjuvantes e neoadjuvantes, e cirurgias laparoscópicas.
“Saímos de um conceito centrado na amputação do reto para uma abordagem que prioriza a preservação, com ressecções locais menos agressivas, menor índice de complicações, melhores resultados funcionais e mais recursos técnicos disponíveis”, destacou.
Apesar dos avanços, o especialista lembrou que o tratamento ainda envolve cirurgias extensas, com riscos de complicações, impacto sobre as funções evacuatórias e genitourinárias, limitações para pacientes com comprometimento esfincteriano e a exigência de um cirurgião experiente, além de estrutura hospitalar adequada.
Atualmente, pesquisas já indicam resultados promissores com o uso exclusivo de imunoterapia, além de esquemas que combinam imunoterápicos e quimioterápicos. Ainda assim, o Dr. Cutait concluiu reforçando:
“Já existem muitas opções, mas as cirurgias extensas ainda são o padrão ouro, enquanto seguimos buscando condutas que preservem o reto sempre que possível.”

Na mesa que discutiu a formação e o exercício profissional do médico durante o segundo dia do 3º Congresso de Medicina Geral da Associação Médica Brasileira (AMB), especialistas apontaram falhas na regulação e na qualidade do ensino médico no Brasil, e defenderam a criação de um exame nacional de licenciamento como forma de garantir profissionais mais bem preparados, proteger a população e ofertar uma assistência médica efetiva e de qualidade.
O médico Dr. José Eduardo Lutaif Dolci, diretor científico da AMB, foi direto ao ponto ao moderar e palestrar sobre a formação no Brasil, com a provocativa pergunta: “Precisamos de mais médicos?”. Ao apresentar o panorama atual – com 472 faculdades de Medicina no país –, ele alertou para a falta de critérios rigorosos de avaliação. “Temos hoje um número elevado de cursos, muitos com estrutura precária. É urgente discutir a qualidade da formação, e não apenas a quantidade de médicos”, afirmou.
Também defendeu a adoção de um exame de licenciamento médico, ao estilo do que ocorre em outros países. “Boa parte dos médicos e estudantes entende que precisamos de uma prova de suficiência. Isso dialoga com os alunos, com as famílias e, principalmente, com o bem-estar do paciente”, argumentou. Segundo Dolci, o objetivo não é punir, mas assegurar que quem recebe o título de médico esteja, de fato, preparado para atender a população.
O tema foi aprofundado pelo Dr. Fernando Sabia Tallo, membro titular da Comissão Nacional de Residência Médica (CNRM) e diretor Segundo Tesoureiro da AMB, que apresentou um panorama internacional dos processos de licenciamento. Ele destacou que, ao contrário do Brasil, onde o diploma permite automaticamente o exercício da profissão, em países como a China é obrigatório passar por uma prova nacional para obter o registro. “Na Índia, o sistema exige duas provas complementares, e na Rússia o processo é ainda mais restritivo”, exemplificou. Para Tallo, o Brasil precisa seguir esse caminho. “O licenciamento deve ser entendido como um instrumento de segurança pública em saúde.”
A médica Viviane Cristina Uliana Pertele, professora titular do curso de Medicina e diretora-geral da Escola Superior de Ciências da Saúde (ESCS), da Universidade do Distrito Federal, também participou da mesa e destacou que a discussão sobre o ensino médico deve ir além da expansão de vagas e incluir, de forma urgente, a qualidade da formação e seus reflexos na assistência à saúde. Segundo ela, enfrentar os desafios da formação médica no Brasil exige coragem para rever o modelo atual e assegurar que o futuro médico esteja, de fato, preparado para atender as demandas da população.

Conforme Dra. Alexandrina Maria Augusto da Silva Meleiro na Mesa Redonda de Psiquiatria, ao abordar “Burnout na Profissão Médica”, o médico pode ter stress por causas gerais, da vida e ao trabalho – lembrando sempre que ele pode ser multifatorial.
Ao citar um caso fictício como exemplo, ela contou que excesso de carga horária com muitas horas em muitos plantões gerou um burnout em um médico. Segundo ela, apesar de seguro no que fazia, ele se sentia muito cobrado. Era muito prestativo e isso causou uma sobrecarga gradativa, que gerou insônia, sobrepeso, aumento de triglicérides, baixa autoestima e medo.
Segundo ela, o burnout começa com entusiasmo e satisfação, mas a realidade frustra e dá raiva, gerando desilusão e a pessoa trabalha com eficiência, mas sem vontade, e isso vai gerando a diminuição da produtividade e a vulnerabilidade da pessoa. Nisso surgem múltiplos sintomas até a sensação de esvaziamento, de “não ligar mais”. “O burnout vai além do cansaço, a pessoa passa a querer fazer rápido para se livrar daquilo, começa a criticar tudo e todos, inclusive a instituição onde trabalha, terminando a empatia com todos”. Com isso, a pessoa se automedica, sendo que cada um possui um “órgão-alvo”. “Muitas vezes a própria pessoa não se dá conta do que tem”.
Burnout não é só depressão e ansiedade, mas também consequências de um modelo/estilo de vida estressante no trabalho. Para tal, as recomendações são de alguns especialistas, tais como psiquiatra, psicólogo, nutricionista, fisioterapeuta ou personal trainer, assistente social e médico do trabalho.
“Médico: aprenda a sonhar, chorar, conversar, amar, dançar, cantar, sorrir, descansar, brincar e, principalmente, aprender a dizer ‘não’ e ajustar o seu sono, que é o grande maestro do humor”, finaliza.
“Em breve teremos a nova diretriz que diz que o médico precisa cuidar da própria saúde. A competência do autocuidado se não for exigida, ela acaba batendo na insegurança do atendimento ao paciente e isso vale para o convênio médico, para o SUS, para todos. O médico vai precisar aprender a se autocuidar”, finaliza Dr. Sergio Pedro Baldassin.

Na mesa redonda sobre Nutrologia, coordenada pela Dra. Alba Letícia Peixoto Medeiros e pelo Dr. Durval Ribas Filho, a Dra. Marcella Garcez Duarte trouxe o tema “Os Nutracêuticos e relação com doenças crônicas: novas fronteiras”, no qual a questão da falta ou excesso de micronutrientes e explicou que os nutracêuticos são todos os nutrientes que, além da função nutralógica básica, também possuem alguma função farmacológica.
Conforme explicado, entre os alimentos funcionais há o “Superalimento”, que é o alimento natural ou enriquecido que, além das funções nutralógicas básicas, também contribuem para a manutenção da saúde e redução do risco de doenças. “O que confere saudabilidade a um alimento é a sua composição e não o nível de processamento dele”, diz. “Exemplo disso é o whey protein, por exemplo, que é ultraprocessado e muitas vezes necessário ao paciente, ao contrário do açúcar”.
Já Dra. Sandra Lúcia Fernandes, ao tratar sobre “Suplementação com agentes farmacológicos injetáveis pós-cirurgia bariátrica na clínica” começou falando que “hoje vivemos tempos de soroterapia, mas isso precisa de atenção e cuidado para ser indicado apenas para os pacientes que realmente apresentam essa necessidade”.
Segundo ela, a principal deficiência pós cirurgia bariátrica é a de ferro, principalmente mulheres. Para tal, é preciso fazer um perfil de ferro bem detalhado do paciente bariátrico. Segundo ela, há um consenso brasileiro do manejo nutricional de pacientes com anemia pós cirurgia bariátrica, principalmente em mulheres em idade fértil. “Há a recomendação do uso de DIU em mulheres em idade fértil por até dois anos após a cirurgia bariátrica”, diz.
Conforme explicou Dr. Durval, 95% da nossa microbiota está no intestino. “Já dizia Hipócrates: – as doenças começam no intestino”, disse. “Se no seu dia a dia, você ingerir poucas frutas, legumes e verduras e ingerindo gordura saturada, isso resulta numa disbiose”, explica.
“Quem quer que seja a doença, a mãe foi uma dieta ineficiente”, diz o especialista. Ele ainda acrescenta que as estratégias terapêuticas para o tratamento da disbiose são atividade física e alimentos como frutas, legumes e verduras que proporcionam uma boa quantidade de fibras ao organismo. “Nada é proibido, é proibido proibir, mas coibir, sim”.
“A nutrologia não é só de intervenção terapêutica, mas também de prevenção e o manejo da microbiota intestinal é o futuro do tratamento de muitas doenças. Cada um tem a sua microbiota”, finaliza Dr. Durval.

Fechando a programação da manhã do auditório 6 do Congresso de Medicina Geral 2025, nesta sexta-feira (25), membros da Comissão Nacional de Médico Jovem (CNMJ) discutiram temas voltados para o médico generalista de todo o Brasil. Por meio de suas experiências, os profissionais dialogaram com os congressistas presentes, com o objetivo de orientá-los sobre a importância do associativismo para médicos generalistas.
“Nossa função, como integrantes da Comissão Nacional de Médico Jovem da Associação Médica Brasileira é dialogar e orientar vocês, médicos em início de carreira como nós, para que busquem se associar à AMB para que tenham todo o suporte que necessitam”, explicou o médico Dr. Gabriel Senise.
Um outro ponto apresentado pelos médicos Dr. João Zahdi e pelo Dr. Caio Botelho foi sobre a diferença entre a finalidade do mestrado e do doutorado e a obtenção do título de especialista.
“Para se tornar um médico especialista é necessário fazer a prova de título da AMB, por meio das sociedades de especialidades médicas. Algo bem diferente da pós-graduação. E mestrado e doutorado não torna o médico especialista. O médico trabalha voltado para pesquisa ou para se tornar professor”, destacou Dr. Caio.
Mercado de Trabalho
Em sua fala, Dr. Expedito Barbosa sinalizou aos congressistas sobre a preocupação com a qualidade dos médicos formados. “Peço a vocês, colegas médicos jovens como eu, que sejam competitivos. Se capacitem para que possamos exercer a medicina no nosso país com conhecimento, treinamento e sensibilidade para proporcionar um atendimento de qualidade à população”.
Defesa profissional
Remuneração, calotes e assédio também foram pontos debatidos durante o painel. Dr. Yuri Franco destacou a importância sobre o que colocar na hora de preencher o prontuário. “Precisa ser bem escrito, com riqueza de detalhes para que possa servir de prova e auxiliar o médico no caso de um processo”.
O painel contou ainda com participação do médico Dr. Zeus Tristão, que mediou o debate.

Durante a 3ª edição do Congresso de Medicina Generalista (CMG), a mesa-redonda “AMB, Associativismo e Ética Médica” reuniu representantes de entidades médicas de todo o país para debater os rumos da profissão em um cenário marcado por expansão desordenada de escolas médicas, pressão sobre os sistemas de saúde e desafios éticos crescentes.
O secretário-geral da Associação Médica Brasileira (AMB) e ex-presidente da Associação Paulista de Medicina (APM), Florisval Meinão, ressaltou a necessidade de fortalecer o papel das associações médicas para garantir qualidade na formação e na prática médica. “Essa mesa tem uma importância fundamental. Não existe medicina sem uma associação forte e unida. É por meio dela que conseguimos enfrentar os desafios coletivos da categoria”, afirmou.
Etelvino de Souza Trindade, presidente da Academia de Medicina de Brasília e vice-presidente da AMB na região Centro-Oeste, alertou para os riscos da formação médica acelerada e sem critérios. “Precisamos de mais ética. O país não pode continuar criando vagas de residência médica sem planejamento. Hoje, muitos jovens terminam a faculdade inseguros e sem a formação adequada para atender com qualidade”, disse.
O médico Marun David Cury, diretor de defesa profissional da APM, tratou do papel do associativismo na defesa da profissão, tanto no Sistema Único de Saúde (SUS) quanto na saúde suplementar. Chamou atenção para a desigualdade na distribuição de médicos e para a formação precária de generalistas. “Temos regiões com excesso de médicos e outras com carência, como o Norte e o Nordeste. E 90% dos problemas de saúde se resolvem na atenção primária, mas o médico recém-formado não está preparado para isso”, alertou.
Para Antonio José Gonçalves, presidente da APM, o associativismo é essencial para garantir representatividade e qualidade na medicina. “A APM cresceu por meio da união dos médicos. Sem isso, não há defesa profissional sólida, nem compromisso com a qualidade do atendimento à população”, afirmou. Ele defendeu a valorização das sociedades de especialidades e criticou modelos de formação que não priorizam a prática e a responsabilidade.
Carlos Henrique Mascarenhas, diretor de Defesa Profissional da AMB, destacou a importância da articulação da entidade com órgãos como o Ministério da Saúde, Ministério da Educação e a Agência Nacional de Saúde Suplementar (ANS). “A AMB representa os médicos nas grandes instâncias. Precisamos estar unidos para influenciar políticas públicas e garantir condições dignas de trabalho e formação”, disse.
Fechando a mesa, Miyuki Goto, consultora técnica da CBHPM – AMB, abordou a importância da Classificação Brasileira Hierarquizada de Procedimentos Médicos na valorização do ato médico. Segundo ela, houve avanços, mas ainda falta reconhecimento. “A CBHPM é uma ferramenta importante, mas precisamos continuar trabalhando para que ela seja aplicada de forma justa, refletindo a complexidade e a responsabilidade dos procedimentos médicos”, avaliou.
A mesa reforçou a necessidade de fortalecer o associativismo médico, unindo profissionais em torno da valorização ética, técnica e institucional da medicina no Brasil.
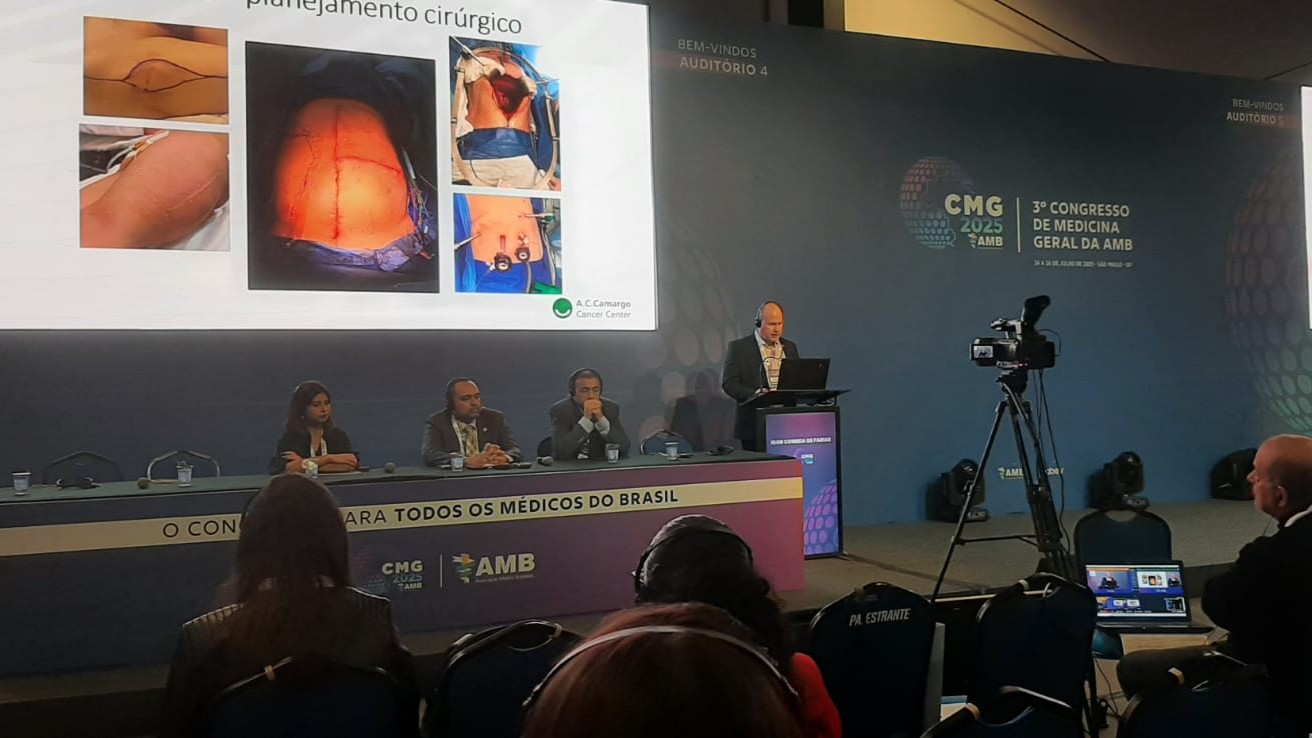
A mesa-redonda sobre Cirurgia Oncológica, realizada durante o 3º Congresso de Medicina Generalista da AMB, destacou a importância do médico generalista na prevenção, encaminhamento e acompanhamento de pacientes com câncer, além da necessidade de tratamento em centros especializados.
Dr. Rodrigo Nascimento Pinheiro, presidente da Sociedade Brasileira de Cirurgia Oncológica (SBCO), afirmou que o câncer não deve ser encarado como uma herança inevitável. “Câncer não é uma doença de família, é uma doença evitável”, declarou. Ele ressaltou que o médico generalista pode atuar de forma decisiva ao acompanhar o paciente em sua rotina, solicitar exames preventivos a partir dos 45 anos e orientar sobre fatores de risco como sedentarismo, tabagismo, obesidade, alimentação inadequada, consumo de álcool e uso de drogas.
Também pontuou que o paciente oncológico deve ser tratado em centros especializados. “Não devemos tratar o paciente oncológico em qualquer local. Em centros oncológicos, o custo é mais baixo e o resultado é melhor.”
A Dra. Jaqueline Menezes, membro da Diretoria Nacional da SBCO e vice-diretora de Relações com a AMB, abordou os princípios da cirurgia no tratamento do câncer, destacando a importância de uma assistência cirúrgica organizada, como parte de uma iniciativa brasileira construída por entidades médicas para fortalecer a jornada do paciente nas emergências e na atenção oncológica.
O Dr. Igor Correia de Farias, cirurgião oncológico e titular da SBCO, tratou do papel da cirurgia no tratamento dos tumores sólidos e lembrou que câncer é a segunda principal causa de morte no mundo, perdendo apenas para as doenças cardiovasculares. Ele mencionou os cinco tipos de neoplasias mais comuns e alertou que a incidência está aumentando a cada ano. Segundo o especialista, a cirurgia participa de cerca de 90% dos tratamentos oncológicos, pode ser indicada para diagnóstico, cuidados paliativos, tendo um papel fundamental para o tratamento do câncer.
Por fim, o Dr. Alexandre Ferreira Oliveira, diretor científico da SBCO e membro do Conselho Científico da AMB, também falou sobre os princípios cirúrgicos no tratamento do câncer, detalhando os critérios de indicação e o impacto da cirurgia bem planejada nos desfechos clínicos.
A discussão mostrou como o tratamento cirúrgico do câncer exige planejamento, especialização e integração entre diferentes níveis de cuidado, garantindo mais segurança, eficácia e qualidade de vida aos pacientes.

A Associação Médica Brasileira iniciou, na última quinta-feira, 24 de julho, a terceira edição do seu Congresso de Medicina Geral. O evento, realizado no Distrito Anhembi, em São Paulo, é voltado para médicos generalistas e conta com a participação das 54 especialidades médicas, no intuito de proporcionar atualização científica e aprimorar a qualidade dos profissionais.
Durante a cerimônia de abertura, as autoridades presentes reafirmaram o seu compromisso com a Saúde. Para o presidente da Associação Paulista de Medicina, Antonio José Gonçalves, as discussões proporcionadas pelo Congresso são fundamentais para a formação técnica. “Este evento mostra a força da Associação Médica Brasileira e quem assistiu as aulas pôde constatar isso. São os especialistas que, hoje, detêm o conhecimento médico do nosso País, ensinando e discutindo ombro a ombro com os generalistas. Estamos à disposição dos Ministérios, da Secretarias e dos órgãos que ditam as políticas nacionais para ajudá-los.”
O presidente da Associação Médica Brasileira, César Eduardo Fernandes, demonstrou que a realização do Congresso permite que os médicos tenham conhecimento das diversas áreas da Medicina. “Este evento é um desdobramento natural da missão institucional da AMB, motivada pela necessidade premente de fomentar atualização profissional e, especialmente, reconhecer e valorizar o papel essencial dos médicos que atuam na Medicina Geral. Este é o Congresso para todos os médicos brasileiros, independente da sua prática diária no cotidiano.”
Para o diretor Científico da AMB, José Eduardo Lutaif Dolci, é essencial reconhecer a vital importância da atualização para todos os profissionais – sejam eles generalistas ou especialistas. “Um médico atualizado é mais eficiente e reduz a probabilidade de equívocos, por isso que a AMB luta incansavelmente por essa causa. Trazer o médico que está na linha de frente para a atualização de seus conhecimentos e, assim, aprimorar a qualidade do atendimento à nossa população, especialmente no Sistema Único de Saúde, nos estimula e fortalece a continuar trabalhando em busca de formar médicos cada vez melhores.”

Autoridades presentes
O secretário Municipal de Saúde de São Paulo, Luiz Carlos Zamarco, também participou da solenidade, destacando as principais ações que estão sendo feitas no município, buscando alavancar a Saúde. “Com a ajuda de todas as associações e entes federativos, conseguimos avançar neste sentido. São Paulo tem investido nas linhas de cuidado da urgência e emergência, fazendo a porta de entrada com qualidade. Assim, precisamos ter profissionais preparados para trabalhar nesse grande número de serviços, e temos feito treinamento, investimentos e criamos várias linhas de cuidado. Isso é um grande avanço e dá segurança aos nossos profissionais.”
Felipe Proenço, secretário de Gestão do Trabalho e da Educação do Ministério da Saúde, salientou que a realização do CGM é uma atividade que precisa estar no calendário anual da pasta. “Para o Ministério, olhar para a qualidade da formação médica é debater desafios muito atuais da formação, a necessidade de novas diretrizes curriculares e quais são os efeitos regulatórios para cursos de Medicina cujo corpo docente, instalações e estudantes têm tido algum tipo de desempenho abaixo do esperado. Falar em qualidade da formação é, além de estimular atividades como esta, reforçar que os profissionais façam as provas de título das sociedades de especialidades vinculadas à Associação Médica Brasileira.”
Segundo Ana Estela Haddad, secretária de Informação e Saúde Digital do Ministério da Saúde, a transformação digital no SUS contribuirá para maior assertividade no atendimento. “Juntos, podemos fazer o desenho da transformação digital, que melhore e que inove na forma de integração para os nossos cidadãos, mas que, simultaneamente, aproveite todas as oportunidades em potencial que o digital traz e compreenda os riscos, trazendo segurança, ampliando o acesso, reduzindo deslocamentos e dando continuidade no cuidado do paciente, qualificando cada vez mais o nosso Sistema Único de Saúde.”
André Longo, diretor presidente da Agência Brasileira de Apoio à Gestão do Sistema Único de Saúde (AgSUS), destacou que a entidade foi criada para apoiar as políticas públicas desenvolvidas no SUS, com foco em provimento médico nas regiões mais vulneráveis. “Nos é gratificante apoiar este congresso da Associação Médica Brasileira, com toda a sua pujança, as suas federadas, as sociedades de especialidades, de onde emana boa parte da comissão científica. Acreditamos fortemente nesta iniciativa e esperamos que isso possa se consolidar como um espaço muito forte para a educação médica brasileira.”
Hisham Mohamed Hamida, presidente do Conselho Nacional de Secretarias Municipais de Saúde (Conasems), reforçou que o Congresso de Medicina Geral descreve a força da Associação Médica Brasileira. “Eu acho que isso demonstra o comprometimento de vocês, que estão na ponta, em se qualificar e melhorar a vida de mais de 200 milhões de brasileiros por meio da Saúde. É isso que vai fazer a diferença.”


Ao iniciar a Mesa Redonda sobre Pneumologia e Tisiologia, Dr. Renato Prescinotto ao tratar o tema “Ronco e Apneia – Diagnóstico e manejo da apneia obstrutiva do sono trouxe ao 3º Congresso da AMB explicou que o paciente com apneia obstrutiva do sono apresenta colapso ou estreitamento da VAS e, com todo ciclo de fragmentação do sono causada por ela, acaba gerando desde sonolência diurna até se tornar um fator de risco de doenças cardiovasculares.
No quadro clínico, é possível graduar essa sonolência por tudo que o paciente conta. Com isso, é feito a graduação das tonsilas palatinas, que variam de grau I ao IV e um dos principais tratamentos é com o uso do CPAP. Para tal, é feito o exame de polissonografia, não podendo ser com sono induzido, e, através dele, é feito um estudo objetivo de uma noite inteira de sono. Após isso, o tratamento é feito com higiene de sono, controle de peso, evitar álcool, cuidado com algumas medicações e manejo da posição de dormir, não recomendando a “de barriga para cima”.
Há, ainda, em alguns casos a indicação de aparelho intraoral, feito por um dentista, que consegue diminuir o colapso. Para outros, existem indicações de cirurgias nasais e faríngeas.
Já ao tratar “Diagnóstico e manejo das apenais centrais na pneumologia”, Dr. Pedro Rodrigues Genta explicou que cada indivíduo tem um limiar de apneia. Ao abordar apneia central, ele explicou que não há um gatilho para se tratar, mas é importante considerar que quando o índice é baixo não há grande relevância.
Conforme explica, o paciente que tem insuficiência cardíaca, por exemplo, pode ter apneia central ou apneia obstrutiva conforme exame da polissonografia. Quando se pensa em usar CPAP, os indivíduos com respiração Cheyne-Stokes podem ou não responder ao tratamento e, aos que não respondem, a indicação é retirar o CPAP.
Ao falar “Quando e como indicar o uso do CPAP, o Dr. Paulo Afonso Mei, neurologista, explicou que no caso da Apneia Obstrutiva do Sono o aparelho é o principal tratamento. Segundo ele, ao ser feita a polissonografia basal que confirma a apneia, pode-se fazer um segundo exame para se certificar sobre a apneia. Neste segundo exame, inicia-se a pressão e às vezes não é recomendado o uso do CPAP.
Segundo ele, há um exemplo de protocolo para pacientes que não se sentem confortáveis ao saber que necessitam usar o CPAP. Há algumas alternativas, inclusive a cirurgia com intervenção em ossos e/ou partes moles, mas o CPAP é o padrão-ouro para AOS moderada/grave em adultos.

O difícil acesso à Medicina Paliativa para pacientes no fim da vida no Brasil foi assunto em destaque no debate da mesa-redonda da especialidade, realizada na manhã desta sexta-feira (25), no segundo dia do 3º Congresso de Medicina Geral da Associação Médica Brasileira (AMB). A discussão foi coordenada pelos médicos Dr. Carlos Eduardo Guimarães, especialista em Medicina Paliativa e em Pneumologia Pediátrica, e pelo Dr. Luis Felipe de Barros, especialista em Cirurgia Geral, Cabeça e Pescoço, e Medicina Paliativa.
Em sua apresentação, a Dra. Ana Paula de Oliveira Ramos, especialista em Clínica Médica e Medicina Paliativa trouxe o tema ‘Desafios Éticos e Técnicos nos Cuidados de Fim de Vida, na Atenção Primária e na Atenção Hospitalar’. A médica pontuou sobre a autonomia do paciente x beneficência, e a comunicação com o paciente e sua família. “É muito importante que a comunicação de prognóstico seja adequada”.
Dra. Ana Paula ainda destacou sobre o acesso desigual dos pacientes aos cuidados paliativos na rede de saúde do país. “Existe uma desigualdade no país inteiro, não só na zona rural como dizem. O acompanhamento prolongado é um desafio no tratamento paliativo, já que não temos mão de obra suficiente”.
A mesa também contou com debate sobre o tema ‘Controle de Sintomas no fim da vida: o que o paliativista pode agregar’, apresentado pela Dra. Rosmary Arias, médica geriátrica.
Outro tema discutido foi a ‘Abordagem nos Cuidados de Fim de Vida na Atenção Domiciliar e no Hospital’, explanado pela Dra. Raissa Arghelho, médica de Família e Comunidade. A especialista ressaltou os três pilares fundamentais para os cuidados ao final da vida: desejo do paciente, capacidade de assistência e sintomas controlados ou compensados.

Durante a manhã do segundo dia do 3º Congresso de Medicina Generalista da Associação Médica Brasileira (AMB), o Dr. Carlos Vicente Serrano Júnior, diretor de Relações Internacionais da AMB, liderou a mesa de Infectologia e destacou o papel fundamental do médico generalista no diagnóstico precoce das doenças infecciosas por ser, geralmente, o primeiro profissional a atender o paciente. “Reconhecer os sinais iniciais, saber conduzir exames e identificar os casos que devem ser encaminhados com agilidade ao especialista pode ser determinante para o prognóstico”, afirmou.
A mesa discutiu os desafios atuais no combate às infecções, com ênfase no crescimento das arboviroses e na necessidade de capacitação dos profissionais da linha de frente. Entre os temas abordados, o avanço da febre Oropouche, a dengue e a importância da vacinação foram centrais.
O Dr. Alberto Chebabo, presidente da Sociedade Brasileira de Infectologia (SBI), enfatizou que a dengue tem apresentado formas mais graves em jovens e adultos, e que as mudanças climáticas contribuem diretamente para o aumento de casos. “É essencial que os médicos estejam atualizados quanto ao diagnóstico clínico, tratamento e também quanto à indicação da vacina, que tem um papel crucial na prevenção.”
Alertando sobre a disseminação da febre Oropouche, transmitida por mosquitos do gênero Culicoides, Dr. Ralcyon Teixeira, diretor da SBI, destacou que o combate ao vetor é ainda mais difícil do que no caso do Aedes aegypti. Afirmou que quanto mais precocemente a população for orientada e o médico generalista estiver preparado, maiores são as chances de conter surtos.
Por fim, a médica Roberta Schiavon Nogueira, coordenadora Clínica e Sub-investigadora da Casa da Pesquisa do CRT-DST/AIDS, destacou o papel do médico generalista no diagnóstico e cuidado das pessoas que vivem com HIV (PVHIV) e Aids, dizendo, inclusive que, ressaltando o aumento de casos e a importância do teste precoce, do tratamento e da prevenção combinada, como o uso de preservativos, PEP e PrEP.
A mesa-redonda reafirmou a importância do médico generalista como peça fundamental na linha de frente da saúde, especialmente diante dos desafios atuais em infectologia. Como ressaltou o Dr. Carlos, “diante da circulação de diversos vírus e quadros infecciosos simultâneos, o preparo do profissional da atenção primária é essencial para identificar precocemente, orientar corretamente e evitar agravamentos”.

A mesa redonda de Obstetrícia do 3º Congresso de Medicina Geral da AMB trouxe discussões fundamentais sobre a saúde da mulher e do recém-nascido, com destaque para as melhores práticas na assistência pré-natal, um panorama sobre as urgências hipertensivas na gestação e orientações sobre como manejar esses desafios e garantir uma amamentação bem-sucedida.
Na coordenação do painel estiveram a Dra. Rosiane Mattar, Professora Titular do Departamento de Obstetrícia da Escola Paulista de Medicina da UNIFESP, Presidente da Comissão Nacional Especializada de Gestação de Alto Risco da Federação Brasileira das Associações de Ginecologia e Obstetrícia (Febrasgo) e Diretora Científica da Associação De Obstetrícia E Ginecologia Do Estado De São Paulo (SOGESP); e Maria Rita De Souza Mesquita, Presidente da Associação de Obstetrícia e Ginecologia do Estado de SP (SOGESP), Primeira Secretária da AMB, Secretária Geral Adjunta da Associação Paulista de Medicina (APM) e Diretora de Relações Institucionais da Rede Brasileira de Estudos sobre Hipertensão na Gravidez (RBEHG).
Assistência pré-natal
Quem abriu o painel foi a Dra. Lilian de Paiva Rodrigues Hsu, Diretora do Departamento de Obstetrícia e Ginecologia da Santa Casa de São Paulo, Professora Adjunta da Faculdade de Ciências Médicas da Santa Casa de São Paulo e Presidente da Comissão Nacional Especializada em Assistência Pré-Natal da FEBRASGO. Ela iniciou sua fala destacando que “a assistência pré-natal envolve um período de promoção à saúde que deve ser aproveitado para abordar, orientar e avaliar a mulher como um todo: seus hábitos de vida, sua condição nutricional, os fatores de risco que ela apresenta e suas queixas, tudo isso, necessariamente, acompanhado de um atendimento multidisciplinar.”
Após essa introdução, a especialista se dedicou a falar mais especificamente sobre a deficiência de nutrientes, um problema de saúde pública global. Destacou que isso “nem sempre está conectado apenas às condições socioeconômicas da paciente, mas também pode ser um reflexo de seus hábitos alimentares específicos ou de condições patológicas.”
Em seguida, elencou diversos cenários e as suplementações indicadas com base em estudos científicos, além de comentar sobre as imunizações, exames e manejo de doenças crônicas recomendados durante o processo gestacional para garantir a qualidade da assistência pré-natal.
Urgências hipertensivas na gestão
Dr. José Paulo De Siqueira Guida, Professor do Departamento de Tocoginecologia da Unicamp, foi o convidado que deu continuidade às aulas médicas do painel. Trouxe para o debate a pré-eclâmpsia que tem se tornado mais comum no Brasil devido ao comportamento e escolhas das mulheres em grupos de risco para a doença estarem gestando, como obesidade (13% de risco), acima de 35 anos (2%), hipertensão crônica (2,9%) e gestação múltipla (se tornando mais comuns pelos tratamentos de fertilidade, 3,7%). E destacou que “distúrbios hipertensivos são a principal causa de morte materna no Brasil”.
Para o especialista, “o diagnóstico-clínico de pré-eclâmpsia deve ser realizado ao identificar a hipertenão associada a alguma lesão de qualquer órgão alvo, e não apenas a proteinúria, como acreditava-se anteriormente, que, inclusive, pode estar negativa e ainda assim a doença deve ser diagnosticada”.
Aleitamento materno
A Dra. Silvia Regina Piza, Assistente do Departamento de Obstetrícia e Ginecologia do IMSCSP e Presidente da Comissão Nacional Especializada em Aleitamento Materno da FEBRASGO, iniciou sua fala apresentando dados estatísticos sobre o aleitamento materno no Brasil. Ela destacou um avanço significativo, considerando que, na década de 80, as taxas eram extremamente baixas, e, em 2019, alcançamos uma taxa de aleitamento materno exclusivo de 45% (dados mais atualizados disponíveis). No entanto, ela ressaltou que essa taxa ainda deveria ser muito mais alta, chegando a cerca de 100%, pelo menos na primeira hora de vida do recém-nascido.
Apesar disso, o Brasil é reconhecido mundialmente como referência em amamentação. Até os seis meses de vida, 41% das mães brasileiras alimentam seus filhos exclusivamente com leite materno, o que representa o dobro da taxa registrada em países como os EUA e o Reino Unido.
A especialista também alertou que a principal causa de desmame precoce são as complicações mamárias locais, por isso é tão importante o tema estar na programação de um encontro médico com profissionais de todas as especialidades.

O 3º Congresso de Medicina Geral da AMB teve em sua programação a mesa redonda de ginecologia, que foi marcada por temas cruciais para a medicina contemporânea. Os presentes assistiram aulas sobre as principais inovações e desafios e avanços da ginecologia e obstetrícia no Brasil, além de uma apresentação sobre a medicina regional e as políticas de saúde pública com foco nas particularidades do Centro-Oeste.
O encontro foi coordenado pelo Dr. César Eduardo Fernandes, Professor Titular de Ginecologia da Faculdade de Medicina do ABC (FMABC) e Presidente da AMB; Dr. Etelvino De Souza Trindade, Presidente da Academia de Medicina de Brasília e Vice-Pesidente da região Centro-Oeste da AMB; e Dra. Maria Celeste Osório Wender, Professora Titular de Ginecologia e Obstetrícia da Universidade Federal do Rio Grande do Sul (UFRGS) e Presidente da Federação Brasileira das Associações de Ginecologia e Obstetrícia (Febrasgo).
Infecções genitais e sangramento uterino anormal
O painel foi aberto pela Dra. Iara Moreno Linhares, Professora Livre Docente do Departamento de Obstetrícia e Ginecologia da FMUSP, Chefe do Serviço de Imunologia, Genética e Infecções do Trato Reprodutivo da Divisão de Ginecologia do Hospital das Clínicas da FMUSP e Vice-Presidente da Sociedade Brasileira de Doenças Sexualmente Transmissíveis da Regional São Paulo. A médica abordou as infecções que afetam os órgãos reprodutivos, especialmente os femininos, destacando que “as mulheres são mais suscetíveis às infecções, com maiores complicações e sequelas.”
Um dos alertas mais importantes durante sua palestra foi sobre o fato de que “as infecções genitais, causadas por bactérias, vírus, protozoários, parasitas e candidíase, podem evoluir e afetar outros órgãos e sistemas, além de causarem neoplasias malignas.”
Entre os sintomas, Dra. Iara mencionou corrimentos, úlceras, sangramentos durante a relação sexual e intermenstruais, dor abdominal, durante a relação sexual e ao urinar, entre outros. No entanto, ela ressaltou que essas infecções “são assintomáticas na maioria dos casos, o que faz com que os pacientes não busquem ajuda. Contudo, elas podem gerar complicações posteriores e continuam a ser transmitidas.”
Dando continuidade, para falar especificamente sobre o sangramento uterino anormal, assumiu o palco, com um caso clínico de uma paciente de 38 anos, o Dr. José Maria Soares Junior. Ele é Professor Livre-Docente da Disciplina de Ginecologia, Chefe do Departamento de Obstetrícia e Ginecologia e Supervisor do Setor de Ginecologia na Infância e na Adolescência, Ginecologia Endócrina e Climatério do Hospital das Clínicas da FM-USP, Presidente da A Associação Brasileira de Obstetrícia e Ginecologia da Infância e Adolescência (SOGIA-BR) e Presidente da Comissão Nacional Especializada em Ginecologia Endócrina.
Planejamento familiar
Dra. Ilza Maria Urbano Monteiro, Livre Docente pela Ginecologia da Unicamp Presidente da Comissão Nacional de Anticoncepção da Febrasgo, fez sua colaboração ao trazer para o painel a importância do planejamento familiar que, não se trata de uma doença, mas em algum momento pode ter uma conexão com elas.
“O método contraceptivo não é o médico que escolhe, trata-se de uma tomada de decisão compartilhada (quando existem duas ou mais escolhas terapêuticas medicamente razoáveis), por isso a paciente precisa de acesso à informação adequada sobre os métodos contraceptivos disponíveis e riscos”, destacou a especialista durante sua exposição tipos de métodos e seus mecanismos de ação.

“Síndromes Clínicas para o médico generalista: atendendo um paciente com edema, como devo agir? foi o tema introdutório apresentado pelo Dr. Benjamin Franklin Lira de Araújo Jr. Segundo ele, é preciso conhecer a fisiopatologia do edema para a devida etiologia. Sendo assim, é preciso uma boa anamnese e um bom exame físico, sendo este último primordial para saber se ele é simétrico ou não, dentre outras especificações.
“Dispneia hipoxemia, edema súbito, dor intensa sinais flogísticos, hipperfusão perda de consciência são sinais de alerta para encaminhamento”, mostra ele. “A conduta é reconhecer as causas do edema e tratá-las da melhor maneira e não receitar diurético. Ter um diagnóstico assertivo e saber quando encaminhar é essencial na prática do médico generalista”, conclui.
Para a Dra Maria Stella Figueiredo em sua apresentação sobre “Diagnóstico de Pancitopenia” começou questionando “até que ponto eu classifico um paciente com pancitopenia?”. Segundo ela, a pancitopenia não é uma doença em si, mas uma alteração secundária conforme números abaixo dos limites coletados no hemograma, além de sintomas como fadiga, sangramento.
Além disso, ela mostra que a etiologia varia conforme o país, ou seja, esse contexto é importante antes do diagnóstico, também. “Outra questão são as causas secundárias, como, por exemplo, mistura de remédios. Precisamos chamar a atenção para a leishmaniose visceral, pois o Brasil é um dos sete países com a doença”, explica.
Já para o Dr. João Otavio Ribas Zahdi em sua palestra sobre “O paciente com anemia” explica que, de 50% a 60% de pacientes com anemia são assintomáticos, ou seja, um exame necessário é o hemograma, pois ele tem uma grande importância. “O hemograma é um exame que mostra muitos resultados e um número considerável de casos de anemia são passíveis de condução na atenção primária”. Sendo assim, “o encaminhamento ao especialista deve ser quando o tratamento precisar ser urgente ou não estiver respondendo ao tratamento”. Por fim, ele aborda sobre a questão da transfusão sanguínea e diz que se trata de algo muito particular de cada paciente.

A mesa redonda de Obstetrícia e Pediatria do 3º Congresso de Medicina Geral da AMB trouxe à tona questões cruciais sobre as estratégias de prevenção da asfixia perinatal durante o período pré-natal e intraparto, as melhores práticas para a assistência neonatal imediata, destacando as técnicas pediátricas fundamentais no momento crítico do nascimento e discutiu as particularidades no seguimento de recém-nascidos pré-termo tardio, com foco nas indicações pediátricas essenciais para o acompanhamento adequado.
O evento reforçou a importância da atualização contínua e da aplicação de protocolos baseados em evidências para garantir o cuidado de qualidade ao recém-nascido e foi coordenado por três grandes nomes nessas especialidades: Dr Coríntio Mariani Neto, Professor Titular do Curso de Medicina da Universidade Cidade de São Paulo – Unicid e Vice-Presidente da Comissão Nacional de Aleitamento Materno da (Febrasgo); Dra. Rossiclei de Souza Pinheiro, Presidente do Departamento Científico de Aleitamento Materno da SBP; e Dr. Eduardo de Souza, Professor Associado, Livre Docente do Departamento de Obstetrícia da Escola Paulista de Medicina, Universidade Federal de São Paulo e Vice-Presidente da Comissão Nacional Especializada de Perinatologia da Febrasgo.
Asfixia pré-natal
Com foco específico na prevenção pré-natal e intraparto, a Dra. Roseli Mieko Yamamoto Nomura, Professora Adjunta do Departamento de Obstetrícia da Escola Paulista de Medicina da Universidade Federal de São Paulo (UNIFESP), Professora Livre Docente da Faculdade de Medicina da USP e Diretora Administrativa da FEBRASGO, abriu as aulas. A palestrante definiu a asfixia perinatal na medicina como “uma condição que resulta na privação de oxigênio ao feto durante o processo de nascimento, com duração suficiente para causar danos físicos, geralmente ao cérebro”.
Durante sua fala, Dra. Roseli apresentou propostas de detecção para identificar riscos baixos ou altos, indicando os monitoramentos e exames necessários para direcionar os pacientes a uma atenção secundária ou terciária, com o objetivo de prevenir a asfixia perinatal intraparto. Além disso, listou possíveis medidas de recuperação fetal para garantir a oxigenação e alertou que o “oligoidrâmnio é um diagnóstico de risco para asfixia perinatal.”
Ainda dentro desse tema, Dra. Maria Fernanda Branco de Almeida, Professora Associada da Disciplina de Pediatria Neonatal da EPM-Unifesp, Coordenadora do Programa de Reanimação Neonatal da Sociedade Brasileira de Pediatria e Coordenadora Científica da Rede Brasileira de Pesquisas Neonatais, subiu ao palco para destacar que “as complicações durante o parto são a causa mais comum de asfixia perinatal e a terceira maior causa de mortes de recém-nascidos durante o parto”.
Ela também enfatizou que “o atendimento ao parto por profissionais de saúde habilitados pode reduzir de 20% a 30% as taxas de mortalidade neonatal, e o conhecimento das técnicas de animação potencializa ainda mais essa taxa de resultados”. Dra. Maria Fernanda ressaltou os pré-requisitos para uma melhor assistência ao nascimento, conforme especificado em norma técnica pelo Ministério da Saúde e pela Sociedade Brasileira de Pediatria.
Ao final, Lilian Dos Santos Rodrigues Sadeck, Neonatologista do Centro Neonatal do Hospital das Clinicas (FMUSP), abordou as particularidades no acompanhamento de recém-nascidos pré-termo tardio. Esses recém-nascidos, embora aparentemente saudáveis, apresentam riscos específicos devido ao desenvolvimento incompleto dos órgãos e sistemas, o que pode exigir cuidados adicionais.

Durante a mesa redonda de Gastroenterologia, o Dr. Isaac Altikes apresentou em seu tema “Cirrose Hepática – Manejo do paciente na atenção primária à saúde”, ele apresentou dados nos quais a cirrose hepática vem aumentando muito nos últimos anos, de 1990 até 2017 o número de pacientes praticamente dobrou, sendo ela a responsável de aproximadamente 2,5% de pacientes no mundo. No Brasil, ela é a sétima causa de morte, muito provavelmente por busca tardia do tratamento.
Segundo ele, o fígado é o grande maestro da homeostase e o consumo de álcool de forma frequente, além de piercings e tatuagens feitos em locais não-seguros e comportamento sexual de risco em pacientes que apresentam excesso de gordura no fígado devem ser investigados quando possuem esses fatores.
“Tratar a etiologia da doença hepática quando o paciente apresenta cirrose é extremamente importante pois há casos que chega a ser possível a regressão da doença”, diz.
Já para a Dra. Débora Raquel Benedita Terrabuio, ao tratar “Doenças inflamatórias intestinais – como aumentar o grau de suspeição na atenção primária à saúde?”, ela explica que para ser feito o diagnóstico é preciso avaliar no paciente há algum fator de risco cardiometabólico e, para tal, são necessários avaliar desde o IMC dele, seus níveis de colesterol e glicemia até o quanto é a sua ingestão de álcool.
“A doença esteatótica do fígado é uma das doenças silenciosas que levam ao óbito na população mundial. É importantíssima a participação do clínico na doença, pois há a recomendação do ultrassom de abdômen para essa identificação, um exame de baixo custo e acessível”, diz a especialista. “As enzimas hepáticas não refletem a gravidade da doença, mas para encontrar os pacientes de risco é preciso ir até os que apresentam maiores riscos de fibrose hepática”, explica.
Conforme explanou a Dra. Karoline Soares Garcia em sua palestra sobre “Doenças Inflamatórias intestinas – como aumentar a suspeição na atenção primária à saúde? que a Doença Inflamatória Intestinal (DII) não é rara, mas subdiagnosticada. “O tempo de diagnóstico é tardio e isso se deve a maior variedade de sintomas que o paciente apresenta”. Exemplo disso foi o caso de uma paciente, cuja diarreia começou sendo tratada como virose, depois ansiedade, síndrome do intestino irritável até o resultado final, depois de quatorze meses.
“Diarreia crônica com mais de quatro semanas, perda ponderal, dor abdominal persistente, anemia ferropriva, febre recorrente de origem indeterminada, fadiga, histórico familiar, manifestações extraintetinais são sinais de alerta para a DII”, diz a especialista. “Precisamos tratar com muito carinho a atenção primária, a porta de entrada precisa receber sua devida importância”, explica o Presidente da Federação Brasileira de Gastroenterologia (FBG), Dr. Áureo de Almeida Delgado. “Necessitamos manejar esses pacientes, acompanhá-los desde o médico primário, ele não precisa ser encaminhado ao especialista. Este paciente precisa ser orientado sobre suas comorbidades desde a atenção primária para que esta doença não evolua até um possível transplante hepático”, finaliza.
Fonte: AMB, em 25.07.2025.

